Sjogrenov syndróm
Angličtina: Sjogrenov syndróm
definícia
Sjögrenov syndróm (známy aj ako Sjögren-Larssonov syndróm) bol prvýkrát opísaný v roku 1933 švédskym oftalmológom Henrikom Sjögrenom. Je to suchosť očí a úst v spojení s reumatickým ochorením, chronickou polyartritídou.

úvod
Sjögrenov syndróm je autoimunitné ochorenie, ktoré bolo prvýkrát opísané v roku 1933, pri ktorom je vlastný imunitný systém tela zameraný predovšetkým proti slinným žľazám a slzným žľazám. Patrí k tzv. Kolagenózam.
Sjögrenov syndróm prináša príznaky ako napr
- suché oko (hlavný príznak),
- suchých slizníc v ústach, nose a krku, ako aj
- Spoločné nepohodlie s tým. Príčina výskytu tohto ochorenia je dnes stále neznáma.
Ochorenie sa zisťuje krvným testom, pri ktorom sa zisťujú autoprotilátky, t. J. Protilátky proti vlastnému telu.
Liečba bola do dnešného dňa zložitá z dôvodu nevysvetlených príčin. Liečia sa sťažnosti: očné kvapky na suché oči, veľa na sucho v ústach, lieky proti bolesti a bolestivé zapojenie kĺbov. Okrem toho sa môžu použiť aj protizápalové lieky.
Prognóza je vo všeobecnosti dobrá, ale záleží na komorbiditách.
Aká je klasifikácia Sjogrenovho syndrómu?
- Očné ťažkosti
Aspoň jedna kladná odpoveď na jednu z otázok 1 - 3 v katalógu otázok pripojených nižšie.
- Pohodlie v oblasti úst
Aspoň jedna kladná odpoveď na jednu z otázok 4-6 v katalógu otázok pripojených nižšie.
- Očné nálezy
Pozitívny Schirmerov alebo Rose-Begalov test.
- Nálezy tkaniva
Aspoň 1 zameranie lymfoidných buniek (> 50 mononukleárnych buniek) na 4 mm² tkaniva slinných žliaz
- Zapojenie slinných žliaz
Aspoň jeden pozitívny výsledok v nasledujúcich 3 testoch:- Scintigrafia slinných žliaz,
- Parotidová sialografia
- nestimulovaná salivácia (<1,5 ml / 15 minút).
- Detekcia autoprotilátok
Aspoň jeden pozitívny výsledok:- Protilátky SS-A / Ro alebo SS-B / La
- Protinukleárne protilátky (ANA)
- Reumatoidné faktory
Ak existujú choroby, ako je lymfóm, AIDS, sarkoid alebo choroba štep verzus hostiteľ, tieto klasifikačné kritériá sa nepoužívajú.
Ak vyššie uvedené choroby nie sú prítomné a nie sú známe žiadne ďalšie reumatické choroby, existuje pravdepodobnosť, že viac ako 90% bude prítomný primárny Sjögrenov syndróm, len čo budú splnené 4 zo 6 kritérií (bod 6 naznačuje iba to, že je prítomný) protilátok SS-A / Ro povinné).
Ak je známa iná (reumatická) choroba (ako je reumatoidná artritída (reumatoidná artritída), lupus erythematodes alebo sklerodermia), existuje 90% pravdepodobnosť výskytu sekundárneho Sjögrenovho syndrómu, ak je splnené prvé alebo druhé kritérium. a šieste kritérium a dve z kritérií 3, 4 a 5 sú splnené.
Diskutuje sa, že diagnóza sekundárneho Sjögrenovho syndrómu sa môže považovať za potvrdenú, len čo existujú typické príznaky (napríklad problémy so suchom) a protilátky SS-A / Ro alebo SS-B / La. Za týchto okolností nie je nevyhnutné vykonať ďalšie vyšetrenia, ako je napríklad biopsia pery.
Rozpoznanie Sjogrenovho syndrómu
Život so syndrómom Sjogrena.
Hlavnými ťažkosťami postihnutých pacientov sú suchosť očí, úst a iných slizníc.
- Zapojenie očí:
Fyziologicky je povrch našich očí zmáčaný slzným filmom. Odtrhávací film sa skladá z rôznych komponentov, ktoré sa uvoľňujú z rôznych žliaz.
Ak je tento slzný film nedostatočný, objaví sa obraz „suchého oka“.
Typické sú nasledujúce vlastnosti:Ak sa tieto príznaky vyskytnú a nemožno ich vysvetliť alergiami alebo podobnými látkami, mal by sa zvážiť aj Sjögrenov syndróm.
- Suchosť očí
- Pocit cudzieho tela v očiach ("Piesok do očí“)
- Červené a bolestivé oči
- zvýšené slzy v očiach
- Zapojenie úst:
Postihnuté sú nielen slzné žľazy, ale aj slinné žľazy, ktoré sú zodpovedné za vylučovanie slín do ústnej dutiny (Príušné, čeľuste a jazyk slinných žliaz).
Vyskytujú sa tu tieto príznaky:- Suchosť v ústach a krku
- Časté pitie
- Zápal sliznice a ďasien
- Iné právnické osoby:
Môžu byť tiež ovplyvnené ďalšie sliznice v tele: nos, prieduška a priedušky. Zapojenie orgánov zahŕňa napríklad: kĺby, svaly a pľúca. Iné orgány sú zriedkavo až veľmi zriedkavo postihnuté.
Prečítajte si tiež: Bolesť na špičke jazyka
Ako sa diagnostikuje Sjogrenov syndróm?
Podozrenie na základe opísaných sťažností vysloví lekár, obvykle očný lekár, špecialista ORL alebo zubný lekár.
Na zabezpečenie diagnózy sa vykonávajú protilátky. Tu sa detegujú autoprotilátky SS-A a SS-B, ktoré sú typické pre Sjögrenov syndróm.
Podrobný článok o mnohých rôznych autoprotilátkach a autoimunitných ochoreniach, ktoré spôsobujú, možno nájsť na: Autoprotilátky
Ako sa lekár pýta na Sjogrenov syndróm?
- Trpeli ste denne stresujúcimi suchými očami a ústami dlhšie ako tri mesiace?
- Cítite vo svojich očiach často cudzie teleso (piesok)?
- Používate náhrady slz viac ako 3-krát denne?
- Trpíte každodennou suchou ústou dlhšie ako tri mesiace?
- Ako dospelí ste zažili opakujúci sa alebo trvalý opuch slinných žliaz?
- Ste nútení piť sa, aby prehltli suché jedlo?
Môže mať Sjogrenov syndróm bolesti hlavy?
Okrem klasických príznakov Sjogrenovho syndrómu, ako sú sucho v ústach a suchosť očí, môžu postihnutí postihnúť aj rôzne ďalšie ťažkosti. Mnoho pacientov trpí bolesťami hlavy, ktoré sa môžu líšiť v závažnosti. Pri Sjogrenovom syndróme sa môžu vyskytnúť aj záchvaty podobné migréne s nevoľnosťou a citlivosťou na svetlo.
Viac sa dozviete na: Čo robiť proti bolesti hlavy
Môže dôjsť k vypadávaniu vlasov pri Sjogrenovom syndróme?
Vypadávanie vlasov môže byť znakom nedostatku železa u ľudí so Sjogrenovým syndrómom. Sušenie kože a slizníc často vedie k malému krvácaniu a môže dôjsť k zníženiu zrážania krvi. Ak ľudia pravidelne strácajú krv, môže sa to prejaviť nedostatkom železa. Vypadávanie vlasov môže byť tiež vyvolané rôznymi liekmi, ktoré sa používajú pri liečbe Sjögrenovho syndrómu (napríklad imunosupresívne lieky alebo cytostatiká).
Mohlo by vás tiež zaujímať: Čo robiť v prípade vypadávania vlasov?
Liečba Sjogrenovho syndrómu
Ako sa lieči Sjogrenov syndróm?
Kauzálna terapia Sjogrenovho syndrómu stále nie je možná - príčine sa nedá bojovať. Liečia sa iba príznaky.
Rôzne lekárske odbory tu idú ruka v ruke.
Oftalmológ predpisuje slzné náhrady, takzvané „umelé slzy“, aby udržali oči vlhké.
Zubár odporúča výrobky zo slín, ako sú nesladené citrónové kvapky alebo ústne vody.
Pri problémoch s kĺbmi sa môžu podávať lieky proti bolesti alebo protizápalové lieky.
Vo všeobecnosti by ste sa mali ubezpečiť, že pijete najmenej 1,5 litra tekutín denne.
Aké nové liečby existujú pre Sjogrenov syndróm?
Aj keď existuje mnoho drogových a nrogových prístupov, ktoré poskytujú symptomatickú úľavu, Sjogrenov syndróm sa ešte nepovažuje za liečiteľný.
Nedávno sa však skúmali nové terapeutické možnosti, ktoré sú určené na kontrolu aktivity ochorenia a zlepšenie kvality života pacientov.
Nové liečby sú tzv. Biologické terapie a lieky („biologické látky“), ktoré majú imunomodulačný účinok. To znamená, že lieky sa používajú na pokus o moduláciu imunitného systému tak, že už nie je aktívny proti vlastným štruktúram tela.
V súčasnosti nie je na liečbu Sjögrenovho syndrómu povolený žiadny liek z tejto oblasti, ale v súčasnosti sa v tejto oblasti intenzívne skúma, takže v blízkej budúcnosti existuje nádej na zlepšenie terapeutických možností.
Ktoré homeopatické lieky pomáhajú pri Sjogrenovom syndróme?
Z vedeckého hľadiska homeopatické prípravky neponúkajú primeranú náhradu za Sjögrenov syndróm a v žiadnom prípade nie sú dostatočné na prevenciu alebo spomalenie progresie choroby.
Alternatívne liečebné prístupy však môžu zlepšiť kvalitu života a zmierniť príznaky. Homeopatickú terapiu môže plánovať a sprevádzať skúsený homeopat. V prípade zápalu a akútneho zhoršenia príznakov sa musí okamžite poradiť s lekárom.
Akú úlohu hrajú krvné hodnoty a protilátky v Sjogrenovom syndróme?
Na stanovenie diagnózy lekár odoberie vzorku krvi, ktorá sa potom testuje na rôzne laboratórne hodnoty a protilátky. Typicky je to Sjogrenov syndróm polyklonálna hypergamaglobulinémia, To znamená, že imunitné bunky v krvi stále viac produkujú určité protilátky (gama globulíny).
To však nie je presvedčivé na prítomnosť Sjogrenovho syndrómu, pretože hypergamaglobulinémia pri mnohých chorobách, napr. Infekčné choroby alebo zápalové ochorenia čriev. Miera sedimentácie erytrocytov (ESR) je tiež zvýšená v dôsledku mnohých protilátok v krvi.
Pacienti môžu mať nedostatok aj červených krviniek (anémia), bielych krviniek (leukopénia) a / alebo krvných doštičiek (trombocytopénia).
50 - 80% pacientov so Sjögrenovým syndrómom vykazuje pozitívnu detekciu určitých autoprotilátok, ANA (antinukleárne protilátky). Sú to protilátky, ktoré sú produkované imunitnými bunkami a sú namierené proti jadrom bunky. Protilátky normálne chránia telo pred cudzími látkami, ako sú baktérie alebo vírusy. Pozitívna detekcia ANA preto môže byť indikáciou autoimunitného ochorenia, pri ktorom imunitný systém nesprávne rozpoznáva vlastné štruktúry tela ako cudzie a ničí ich.
Ďalšími autoprotilátkami, ktoré naznačujú Sjogrenov syndróm, sú protilátky proti SS-A a protilátky proti SS-B. Tieto proteíny sa zameriavajú na ďalšie komponenty bunkového jadra. U niektorých pacientov sú tiež viditeľné protilátky proti zložkám slinných žliaz alebo tzv. Reumatickým faktorom.
Hladina protilátok v krvi neumožňuje vyvodiť žiadne závery o závažnosti ochorenia, pretože to závisí najmä od klinických symptómov. Pozitívne laboratórne nálezy sa musia vždy vyhodnotiť spolu s klinickými symptómami, aby bolo možné stanoviť konečnú diagnózu Sjogrenovho syndrómu.
Viac informácií nájdete na: Krvné hodnoty
Prevencia Sjogrenovho syndrómu
Aké sú príčiny Sjogrenovho syndrómu?
U takmer 50% postihnutých sa ochorenie vyskytuje samotné, t.j. bez akýchkoľvek iných sprievodných chorôb: tzv. Primárny Sjögrenov syndróm. Sekundárny Sjogrenov syndróm má zvyčajne základné reumatické ochorenie (napríklad chronickú polyartritídu).
Presná príčina nie je známa. Existuje podozrenie na poruchu imunitného systému. Zdá sa, že to smeruje proti vlastným bunkám tela, tzv. Autoimunitnému ochoreniu.
Ako môžete zabrániť Sjogrenovmu syndrómu?
Sjogrenovmu syndrómu sa nedá zabrániť. Je to porucha imunitného systému, ktorá sa v súvislosti s touto chorobou obracia proti vlastnému telu a snaží sa proti nemu bojovať.
K dnešnému dňu nie je pôvod tohto autoimunitného ochorenia úplne pochopený, preto nie je možné prijať preventívne opatrenia.
Priebeh Sjogrenovho syndrómu
Aký je priebeh Sjogrenovho syndrómu?
Sjogrenov syndróm je chronické ochorenie, ktoré ešte nebolo vyliečené. To znamená, že pacienti budú musieť s ochorením žiť celý život. Napriek tomu má Sjogrenov syndróm relatívne dobrú prognózu, pretože choroba postupuje veľmi pomaly.
Na začiatku primárneho Sjogrenovho syndrómu sú zvyčajne postihnuté slinné a slzné žľazy. Na tkanivo pôsobia biele krvinky (lymfocyty) a nakoniec sa ničí. Je to zrejmé z nepohodlia v očiach a ústach (dehydratácia).
V priebehu choroby sú postihnuté aj ďalšie orgány, ako napríklad koža, nervový systém, kĺby a vnútorné orgány. V dôsledku toho majú postihnutí často výrazne zníženú kvalitu života.
Priebeh sekundárneho Sjögrenovho syndrómu, ktorý sa vyskytuje ako súčasť iných chorôb (napr. Reumatoidnej artritídy alebo chronickej hepatitídy B), je určený základným ochorením. Lieky a adekvátna terapia (napr. Podávanie umelých sĺz alebo slín) môžu zmierniť príznaky a významne zlepšiť kvalitu života.
Toto ochorenie nie je samo osebe smrteľné. Pacienti so Sjogrenovým syndrómom často zomierajú na kardiovaskulárne choroby, infekcie alebo lymfómy (rakovina lymfatických uzlín).
Aká je prognóza Sjogrenovho syndrómu?
Prognóza Sjögrenovho syndrómu je spravidla dobrá, ale závisí od sprievodných chorôb, ktoré sa vyskytujú, ako sú spoločné postihnutia atď.
Ovplyvňuje Sjogrenov syndróm očakávanú dĺžku života?
Vo väčšine prípadov je Sjögrenov syndróm benígny, pretože choroba progreduje veľmi pomaly napriek chýbajúcim možnostiam hojenia, a preto má relatívne priaznivú prognózu. Preto väčšina pacientov nemá zníženú dĺžku života. Očakávaná dĺžka života však do značnej miery závisí od toho, či sú zapojené aj iné orgány. Okrem slzných a slinných žliaz, ako aj rôznych ďalších žliaz (napríklad potných žliaz), môže byť týmto ochorením tiež ovplyvnená nervová sústava alebo vnútorné orgány.
Najmä ľudia, ktorí majú Sjogrenov syndróm s postihnutím pľúc, majú štvornásobne vyššiu pravdepodobnosť predčasného úmrtia na túto chorobu. Okrem toho sa pri Sjögrenovom syndróme významne zvyšuje riziko vzniku rôznych zhubných nádorov lymfatických uzlín (napr. Non-Hodgkinov lymfóm, MALT lymfóm alebo lymfóm v okrajových zónach).
Čo je to syndróm Sjogrenovho syndrómu?
Sjogrenov syndróm môže postupovať pomaly a postupne, alebo môže ísť o burstu.
Relaps znamená, že aktivita ochorenia je trvalá, ale príznaky nie sú vždy rovnako zreteľné. Nové zápaly spôsobujú „nárast“, ktorý je charakterizovaný akútnymi príznakmi, ako je suchosť očí a úst. Postihnutí sa potom cítia porazení, bezmocní a unavení.
Tlaku často predchádzajú väčšie fyzické námahy alebo nadmerné požiadavky, nemusí to však nevyhnutne platiť. Konzumácia alkoholu, nápojov obsahujúcich kofeín (káva a čaj) alebo potravín s vysokým obsahom cukru môže tiež spôsobiť vzplanutie zápalovej aktivity v tele a spustenie vzplanutia.
Ďalšie otázky týkajúce sa Sjogrenovho syndrómu
Aká je správna strava pre Sjogrenov syndróm?
Pri Sjogrenovom syndróme sú v tele zápalové procesy, ktoré sa zameriavajú na žľazy a množstvo ďalších orgánov. Zdravá a vyvážená strava môže zlepšovať príznaky, podporovať liečbu a zlepšovať kvalitu života pacienta.
Hlavnou charakteristikou tejto choroby sú suché oči a ústa. Z tohto dôvodu by pacienti mali piť čo najviac tekutín a vyhnúť sa kofeinovej káve, zelenému a čiernemu čaju, pretože tieto z tela odvádzajú vodu. To isté platí pre alkohol a korenené jedlá. Symptómy zhoršujú aj sladké nápoje, a preto by sa postihnuté osoby mali uchýliť k vode, nesladeným čajom alebo vysoko zriedeným ovocným džúsom.
Žuvačka bez obsahu cukru alebo pastilky môžu stimulovať produkciu slín v žľazách, takže sú dobré možnosti.
Po diagnostikovaní Sjogrenovho syndrómu musí veľa ľudí zmeniť svoje stravovacie návyky. Často je tiež jedna alebo viac potravinových neznášanlivosť (napr. Lepok).
Jedlá by sa mali skladať hlavne z:
- veľa čerstvej zeleniny,
- ryby,
- Olivový olej a
- Ovocie.
Pacienti by mali obmedziť nadmernú konzumáciu mäsa, mliečnych výrobkov, spracovaných potravín a potravín obsahujúcich cukor. To zaisťuje, že telo dokáže absorbovať dostatok vitamínov, minerálov a stopových prvkov.
Viac informácií o správnej výžive sa dozviete na stránke: Takto funguje zdravé stravovanie
Aké zmeny kože sa vyskytujú pri Sjörgrenovom syndróme?
Charakteristické pre Sjörgrenov syndróm sú zmeny slizníc a kože. Ochorenie postupne ničí telesné žľazy. V dôsledku toho sliznice vyschnú a pokožka sa stáva suchou a šupinatou. Pri Sjogrenovom syndróme sú bežné fialové zmeny kože, zápalové sčervenanie kože (prstencový erytém), škrupiny a svrbenie.
Ako vedľajší účinok sa u niektorých pacientov vyvinie tzv. Raynaudov syndróm. To vedie k zníženému prietoku krvi do prstov, čo znamená, že koža v postihnutých oblastiach iba sfarbí. Potom sa farba zmení na modrú kvôli nedostatku kyslíka v tkanive a dochádza k reaktívnemu zvýšeniu prietoku krvi, prsty začervenajú a bolestia.
Raynaudov syndróm sa v dôsledku typického troch sfarbenia kože (bielo-modro-červená) nazýva aj „trikolórom“. Táto obehová porucha môže trvať niekoľko hodín a je často vyvolaná chladom alebo stresom u Sjogrenovho pacienta.
Viac sa dozviete na: Raynaudov syndróm
Existuje preukaz totožnosti pre Sjogrenov syndróm?
Pacienti trpiaci Sjogrenovým syndrómom majú možnosť požiadať o preukaz ťažko zdravotne postihnutého. Stupeň zdravotného postihnutia (GdB) závisí od fyzických obmedzení v každodennom živote. V závislosti od toho, z ktorých sťažností príslušná osoba trpí, existuje rozdielny počet bodov, ktoré zodpovedajú GdB (napríklad 30 bodov zodpovedá GdB 30). Miera zdravotného postihnutia určuje lekár individuálne.
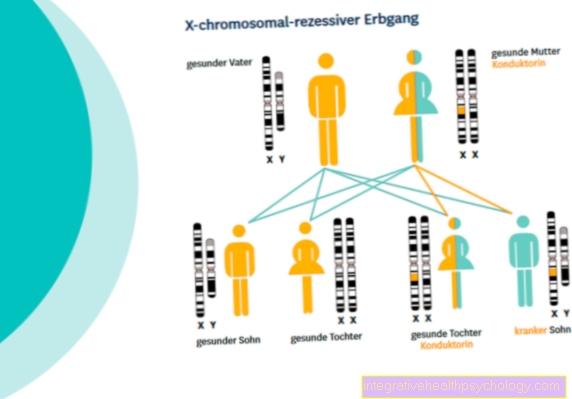
Je Sjogrenov syndróm dedičný?
Presná príčina Sjogrenovho syndrómu zatiaľ nebola objasnená, existuje však stále viac dôkazov, že k vývoju choroby prispievajú okrem environmentálnych vplyvov a hormonálnych faktorov aj genetické zložky. Riziko prenosu Sjogrenovho syndrómu na dieťa je napriek tomu relatívne nízke na úrovni 1-3%.
Je bezpečné otehotnieť so syndrómom Sjogrena?
Keďže ochorenie postihuje najmä ženy stredného veku, často sa stáva, že pacientky sú alebo chcú otehotnieť. Ak je prítomný Sjögrenov syndróm, túžba mať deti by sa mala starostlivo naplánovať s ošetrujúcim lekárom a gynekológom, pretože liečba choroby sa musí počas tehotenstva zvyčajne meniť. Mnoho liekov, ktoré sa používajú pri Sjögrenovom syndróme, sa musí vysadiť, pretože sa považujú za škodlivé pre zárodky alebo bezpečnosť týchto prípravkov počas tehotenstva je nedostatočná.
V porovnaní s normálnou populáciou nemajú ženy s primárnym Sjogrenovým syndrómom zvýšené riziko potratu alebo predčasného pôrodu.
Pri sekundárnom Sjögrenovom syndróme tento faktor do veľkej miery závisí od základného ochorenia.
Vo veľmi zriedkavých prípadoch môžu byť počas tehotenstva autoprotilátky matky prevedené do krvného obehu dieťaťa. To môže mať za následok arytmie a rozvoj lymfómov B-buniek (malígny nádor lymfatických uzlín) u dieťaťa.
Prečítajte si tiež: Tehotenstvo - čo by ste mali vedieť!
Je možné mať deti aj napriek Sjogrenovmu syndrómu?
Prítomnosť Sjogrenovho syndrómu neznamená, že postihnuté ženy by nemali mať deti. Riziko predčasného pôrodu alebo potratu počas tehotenstva sa touto chorobou nezvyšuje a riziko prenosu choroby na dieťa je tiež relatívne malé.
Ženy, ktoré chcú mať deti, by si však mali uvedomiť, že výchova dieťaťa môže byť mimoriadnou psychickou a fyzickou záťažou, najmä ak nie je úplne fyzicky v poriadku. V každom prípade by sa pacienti mali porozprávať so svojím lekárom o plánovanom rodičovstve, aby bolo možné liečbu prerušiť pred počatím a počas tehotenstva sa mohla zvážiť alternatívna liečba.
Čo treba brať do úvahy pri Sjogrenovom syndróme s Hashimotovou tyreoiditídou?
Autoimunitné ochorenie, ako je Sjogrenov syndróm, sa často vyskytuje spolu s inými chorobami a naopak. Viac ako 20% pacientov s Hashimotovou tyreoiditídou trpí tiež Sjogrenovým syndrómom.
Ak sa Sjogrenov syndróm vyskytuje spolu s Hashimotovou chorobou, označuje sa to ako „sekundárny Sjogrenov syndróm“ (na rozdiel od primárneho Sjogrenovho syndrómu, ktorý sa vyskytuje bez akýchkoľvek komorbidít). Hashimotova tyreoiditída je tiež autoimunitné ochorenie, ktoré spôsobuje chronický zápal štítnej žľazy. Výsledkom je, že štítna žľaza nie je aktívna a pacienti sa cítia vyčerpaní a unavení.
Presný vzťah medzi týmito dvoma chorobami ešte nie je úplne objasnený, ale autoimunitné procesy hrajú dôležitú úlohu v oboch prípadoch.
Prečítajte si viac o tom v časti: Hashimotova tyreoiditída