osteoporóza
definícia
Osteoporóza, ktorá je známa tiež ako úbytok kostnej hmoty, je ochorenie postihujúce kostrový systém, pri ktorom dochádza k strate alebo výraznému zníženiu kostných látok a štruktúr. V dôsledku tohto zníženia kostnej hmoty sa tkanivová štruktúra kosti zhoršuje a stráca stabilitu a elasticitu. Výsledkom je, že kosti sú viac náchylné na zlomeniny, v extrémnych prípadoch sa môže zlomenina objaviť dokonca aj bez pádu.
Kvôli zvýšenému riziku zlomenia sa môže kosť zrútiť (sintrové). To je zrejmé najmä v oblasti stavcov prostredníctvom viditeľných zmien. Jedným z príkladov je takzvaný „vdovský hrb“, ktorý sa prejavuje najmä u starších žien a za určitých okolností môže viesť k vážnym obmedzeniam mobility.
kmitočet
Počas menopauzy (= menopauza) sa v priemere asi 30% všetkých žien v Nemecku rozvíja osteoporóza. Preto sa predpokladá, že v Nemecku je okolo štyroch miliónov pacientov.
Je zaujímavé, že v rozsahu chorôb z hľadiska pôvodu sú veľké rozdiely. Štúdie ukázali, že černošci majú významne menšiu pravdepodobnosť vzniku osteoporózy ako napríklad Európania a / alebo Ázijci.
príčiny
Existuje celý rad príčiny pre jedného osteoporóza, rozlišujúc dve formy:
- primárny (95%) a
- jeden sekundárne Forma (5%), ktorá vzniká na základe inej základnej choroby.
Z toho je vyrobená ľudská kosť Kostné tkanivočo určite minerály (prevažne vápnik a fosfát), ktoré sú uložené v tomto tkanive tvrdosť a pevnosť vyhráva.
Je dôležité vedieť, že kosť je jedna konštantný metabolizmus je podradný.
Až do veku 30 rokov prevláda výstavba kostí, potom ich rozdelenie. Tento proces využíva hlavne rôzne hormóny regulované.
Tu zohrávajú dôležitú úlohu:
- Parathormón (a hormón z prištítnych teliesokktorý vápnik oddeľuje sa od kostí) a
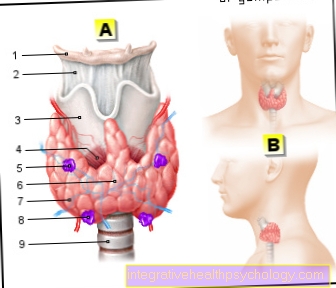
- kalcitonín (hormón z štítna) a Vitamín D (ktoré zabezpečujú, že vápnik je zabudovaný do kostí).
Účinok týchto hormónov je modulovaný Pohlavné hormóny testosterón a estrogén, V prípade osteoporózy je tento zložitý mechanizmus v určitom okamihu narušený, takže kostná resorpcia sa stáva príliš silnou, vápnik sa už neuchováva v dostatočnom množstve, čo znamená, že sa kosti zachytia. hustota a tým ďalej pevnosť stráca, To uľahčuje zlomenie kostí.
Nedostatok vitamínu D
Strava môže mať obrovský vplyv na rozvoj osteoporózy. Nedostatok vitamínu D je tu významným rizikovým faktorom. Pri diagnostike osteoporózy sa aktivovaný vitamín D3 (= kalcititol) stanoví štandardne pri každej vzorke krvi. Vitamín D je vitamín rozpustný v tukoch, ktorý sa vstrebáva potravou alebo je jediným vitamínom produkovaným samotným telom. Príčinou nedostatku sú preto podvýživa, nízka úroveň UV žiarenia v zime, resorpčná porucha aj napriek dostatočnému príjmu potravy a poruchám vzdelania kvôli zlým funkciám pečene alebo obličiek. Okrem osteoporózy vedie nedostatok vitamínu D v detstve k tzv. Krivici s poruchami rastu a dozrievania skeletu. Funkciou vitamínu D je okrem iného podpora mineralizácie a regenerácie kostí. Okrem toho vitamín D ovplyvňuje metabolizmus vápnika, ktorý sa zase považuje za stavebný kameň tvorby kostí: Vitamín D zvyšuje jeho absorpciu v čreve a súčasne znižuje vylučovanie obličkami. Pri profylaxii osteoporózy je preto veľmi dôležité vyhnúť sa nedostatku vitamínu D.
Prečítajte si viac o tejto téme na:
- Vitamín D
- Nedostatok vitamínu D
tvoriť
Osteoporóza sa dá rozdeliť na 2 hlavné formy: primárna a sekundárna. Primárna forma sa vyskytuje častejšie s približne 90% ako sekundárna forma s iba 10%. Bežnejší variant je rozdelený na iné typy:
Osteoporóza typu I je termín používaný na opis postmenopauzálnej osteoporózy. Nízka kostná hmota ženského pohlavia sa tu považuje za predispozičný faktor. Senilná osteoporóza je definovaná ako typ II a opisuje skutočnosť, že kostná hmota s vekom klesá v dôsledku menej aktívnych alebo nedostatočne pracujúcich kostných buniek.
Treťou možnosťou je idiopatická osteoporóza, ktorej presná príčina nie je známa. Môže sa vyskytnúť u detí alebo dospievajúcich alebo iba v mladej dospelosti. Ohrozené sú tu najmä fajčiari. Sekundárna forma obsahuje rôzne príčiny osteoporózy. Relevantnú úlohu hrá systémová dlhodobá terapia určitými liekmi, najmä glukokortikoidmi, ale tiež inhibítormi protónovej pumpy a antiepileptikami. Ďalším dôležitým faktorom v sekundárnej forme je imobilizácia: neaktívni ľudia, ktorí sa príliš nehýbajú alebo sú dlhšie pripútaní na lôžko, zvyšuje riziko vzniku sekundárnej osteoporózy. Choroby, ktoré ovplyvňujú hormonálnu rovnováhu a metabolizmus, môžu tiež spôsobiť sekundárnu osteoporózu. Patria sem napríklad hyperkortizolizmus alebo hypogonadizmus. Nemožno prehliadnuť skutočnosť, že porucha príjmu potravy v dôsledku zníženia hladiny estrogénu môže tiež podporovať rozvoj sekundárnej osteoporózy.
Prečítajte si viac o tejto téme na: Formy osteoporózy
primárna osteoporóza
Najbežnejšou formou osteoporózy je tzv menopauze Osteoporóza u žien. Deje sa to preto, že ženy v EÚ menopauza Hladina estrogénu v krvi je, samozrejme, vysoká drezy.
Je tiež bežný a je jednou z primárnych osteoporóz senilná osteoporózaktoré možno nájsť u ľudí (vrátane mužov) starších ako 70 rokov, pretože v tomto prípade Hormonálna rovnováha nemení. Prečo za fyziologických okolností u niektorých ľudí nie je rozvinutá osteoporóza, ale u iných ešte stále nie je úplne vysvetlená.
Okrem rizikových faktorov uvedených nižšie sa predpokladá, že obidve genetické faktory ako aj správanie alebo vonkajšie vplyvy počas dospievania majú vplyv na to, či a osteoporóza formy alebo nie (neskorý vzhľad prvého perióda alebo trvalé Sedavý spôsob života sú tu diskutované napríklad ako rizikové faktory).
Tretia možnosť primárnej osteoporózy a oveľa menej bežná ako vyššie uvedené je táto idiopatická osteoporóza, U týchto pacientov, ktorí už sú v a mladší vek ochorieť, stále nie je známe, prečo sa toto ochorenie vyvíja.
sekundárna osteoporóza
Pre tosekundárna osteoporóza existuje veľa rôznych príčin. Na jednej strane sú rôzne hormonálne poruchyktoré nakoniec vedú k osteoporóze.
Tie obsahujú:
- hypertyreóza (hypertyreóza),
- nadmerná funkčnosť systému Príštítna žľaza a výsledný nadbytok parathormónu (hyperparatyroidizmus),
- Cushing-syndróm (hyperkortizolizmus) alebo jeden
- Porucha systému semenníky (hypogonadizmus).
Užívanie niektorých liekov môže tiež vyvolať osteoporózu, napríklad dlhodobá liečba kortizol (Mechanizmus ako pri Cushingovom syndróme) alebo heparín, cytostatiká, lítium, Antagonisty vitamínu K, Hormóny štítnej žľazy alebo Inhibítory aromatázy.
Existujú tiež choroby Gastrointestinálny trakt: anorexia (Anorexia nervosa), Podvýživa a absorpcia (t. J podvýživa), ktoré nakoniec podporujú vývoj osteoporózy znížením príjmu dôležitých minerálov pod nevyhnutnú úroveň.
Okrem toho sú niektoré malígne ochorenia spojené s osteoporózou, vrátane myeloproliferatívnych chorôb (ako sú napr leukémie), mastocytóza alebo tak Mnohopočetný myelóm.
Iné príčiny môžu byť: podváha, nedostatok kyseliny listovej alebo vitamín B12ktorí uprednostnili zápalové ochorenie čriev Crohnova choroba a Ulcerózna kolitída, Cukrovka, Zlyhanie obličiek a niektoré vrodené choroby alebo syndrómy, ako sú Ehlers-Danlos a Marfanov syndróm alebo Ochorenie sklovca (Osteogenesis imperfecta).
Okrem toho a zlý životný štýl spôsobiť osteoporózu alebo aspoň priaznivo ovplyvniť jej vývoj. To v detaile znamená alkohol a Cigaretový dym, zlá strava (t. j. nevyvážená, príliš málo živín a vitamíny, príliš málo vápnika, príliš veľa fosfátov, príliš málo bielkovín, príliš extrémna strava) a nedostatočné cvičenie, to všetko sú dôležité rizikové faktory osteoporózy.
Rizikové faktory
Z vyššie uvedeného opisu možno zhrnúť nasledujúce rizikové faktory pre vývoj osteoporózy:
- Rodinné zázemie
- Celkový počet operácií so ženami
- Nástup menopauzy
- Nedostatok vápnika a / alebo vitamínu D
- Príliš malý pohyb
- Nadmerná konzumácia cigariet, kávy a / alebo alkoholu
- Užívanie rôznych liekov (napr. Kortizón, heparín)
- Duševné choroby, ako sú anorexia a bulímia
príznaky
Neexistujú žiadne typické ťažkosti s osteoporózou ako také, pretože veľké ťažkosti sa vyskytujú napríklad iba v dôsledku prvých zlomenín kostí, a teda v pokročilom štádiu.
Čo sa týka počiatočnej autodiagnostiky, skutočnosť, že prvá bolesť v muskuloskeletálnom systéme je necharakteristickej povahy (napr. „Bolesť chrbta“), je sťažená, pacient ju obvykle vylúči ako „neškodnú“ a spočiatku ju nespája s osteoporózou.
Prečítajte si viac na tému: Aký druh bolesti sa vyskytuje pri osteoporóze?
V zásade možno väčšina ťažkostí súvisiacich s osteoporózou vysledovať až po zlomené kosti, ktoré pacient ani sám o sebe nemusí rozpoznať. Spočiatku sú často dosť nenáročné a za určitých okolností môžu vzniknúť bez rozpoznateľných vonkajších príčin. V pokročilejších štádiách osteoporózy môže silný kašeľ viesť k zlomeným rebrám. V porovnaní s tým by zdravý človek musel aspoň spadnúť, aby spôsobil zlomené rebrá.
Nasledujúce výstrahy možno považovať za varovné signály:
- Zlomené kosti v pažiach, nohách a stavcoch (spôsobené napríklad zakopnutím o okraj koberca, trhavými pohybmi alebo silným kašľom) sa vyskytujú ľahko a častejšie.
- Akútna zlomenina môže náhle viesť k silnej bolesti (napr. Bolesti chrbta).
- Svalové napätie sa vyskytuje v dôsledku nesprávneho vyrovnania chrbtice.
- Vonkajšie zmeny, ako napríklad tvorba chrbta hrudníka, strata výšky až 30 cm je viditeľná.
- Ťažkosti s dýchaním v dôsledku obmedzenej expanzie pľúc alebo tráviacich problémov v dôsledku zúženia čreva, možno aj lumbagické ťažkosti spôsobené tlakom na nervy, kryštalizujú zmyslové poruchy v koži.
- Chronická a opakujúca sa bolesť chrbta sa nečakane ukáže ako staršie zlomené kosti na röntgenových lúčoch
Informácie o meraní hustoty kostí nájdete tu.
bolesť
Symptómy osteoporózy sú často nešpecifické. Difúzna bolesť chrbta je však typická ako skorý príznak. V ďalšom priebehu, najmä v oblasti hrudnej chrbtice, sa chrbtica zakrivuje dozadu (= kyphosis) s tvorbou nahrbeného chrbta. V dôsledku týchto zmien v chrbtici sa telesná veľkosť pacientov s osteoporózou zmenšuje. Bolesti chrbta potom vychádzajú z kostí na jednej strane, ale tiež zo svalov a šliach v ďalšom priebehu, vyvolaných zlým držaním tela a uvoľňovaním držania tela. Dôvodom bolesti kostí sú tzv. Patologické zlomeniny, t.j. zlomené kosti bez adekvátneho traumatu.
Poloha zlomenín sa líši v závislosti od typu osteoporózy: V senilnej forme je najviac postihnutý femorálny krk, paže alebo predlaktie, zatiaľ čo v postmenopauzálnej forme je to viac stavcov. V súlade s tým sa bolesť vyskytuje nielen na chrbte, ale aj na vyššie uvedených miestach predilekcie. Zmeny v chrbtici môžu tiež dráždiť nervy vychádzajúce z miechového kanála. Môžu sa prejaviť ako nervová bolesť, ktorá môže byť vyvolaná tlakom alebo ako bolesť podobná bedrovi. Pretože bolesť je vo väčšine prípadov založená na zlomeninách, objavia sa ďalšie príznaky. To zahŕňa obmedzenú mobilitu a funkčné straty. Ak sú postihnuté stavce, dôjde tiež k strate veľkosti.
Bolesť sa však môže vyskytnúť aj ako vedľajší účinok v kontexte liečby osteoporózy. Užívanie liekov „desonumab“ a „paratyroidný hormón“ môže spôsobiť bolesť v končatinách. Vo všeobecnosti by sa bolesť u pacientov s osteoporózou mala vždy vnímať ako varovný signál, pretože zvyčajne znamená patologickú fraktúru. Keďže u pacientov s osteoporózou existuje riziko chronickej bolesti, je potrebné včasne liečiť bolesť.
Prečítajte si viac o tejto téme na: Aký druh bolesti sa vyskytuje pri osteoporóze?
Osteoporotické zlomeniny krčka stehnovej kosti
Vo väčšine prípadov na začiatku nie sú žiadne fyzické príznaky osteoporózy. Spravidla sa toto ochorenie stane viditeľným iba vtedy, keď počiatočné štádium ochorenia už prešlo, t.j. už došlo k úbytku kostnej hmoty a následkom toho už boli prvé zlomeniny kosti. Kvôli relatívne vysokému zaťaženiu sa kosti zlomia obzvlášť často napríklad v oblasti:
- Bedro,
- Predlaktie,
- Stehno alebo v oblasti chrbtice.
Veľmi častým vedľajším účinkom zlomenín krčka stehnovej kosti, ktoré sú zvyčajne spôsobené pádmi zo strany, sú zlomeniny v oblasti zápästia, ktoré sú spôsobené inštinktívnym pokusom zachytiť pády.
V pokročilom štádiu osteoporózy. Na zlomenie stavcov (zlomenina stavcov) stačí len mierny sklz, mierne skrútenie alebo dokonca nosenie ťažkej nákupnej tašky. Kašeľ môže v týchto pokročilých štádiách spôsobiť zlomeniny rebier.
Pretože tvorba a rozklad kosti nie sú v prípade osteoporózy rovnako vyvážené, hojenie zlomenín je tiež dosť ťažké. Existujú pacienti, ktorých kosti sa nikdy nezískajú zo zlomenín, takže za určitých okolností môžu potrebovať dlhodobú starostlivosť.
Ako je uvedené vyššie, osteoporóza sa prejavuje zmenami vzhľadu. Medzi príklady patrí takzvaný „hrbáč“, tiež nazývaný „hrbáč“ alebo dokonca „vdovský hrb“ a „zmenšujúci sa“ vek starších ľudí, tj zníženie telesnej veľkosti o niekoľko centimetrov. Tieto problémy sú častejšie postihnuté ženy ako je priemer.
Ďalšie informácie k tejto téme sú dostupné aj na: Femorálna zlomenina krku
a
Viac informácií na túto tému nájdete tiež na: zlomenina krčka stehnovej kosti
Diéta na osteoporózu
V osteoporóza hrá obe pod profylaxia ako aj v rámci liečba výživa hrá mimoriadne dôležitú úlohu.
Ak máte rizikové faktory pre osteoporózu alebo ak už máte ochorenie, mali by ste avyvážená strava starosti, čo znamená všetko potrebné vitamíny, minerály a Stopové prvky byť konzumovaný dostatočne, ale nie príliš s jedlom.
Okrem toho by sa malo podľa možnosti vyhnúť radikálnej strave a nadváhe aj podváhe.
Pretože toto ochorenie je na a zvýšená krehkosť Ak je založený na kostiach, je veľmi dôležité, aby boli kosti zosilnené (opäť) zvnútra von, ako je len možné. Okrem bežného fyzická aktivita a možno aj liečivý Terapia, výživa sú kľúčovým pilierom, s ktorým je možné priaznivo ovplyvniť vývoj a priebeh osteoporózy.
Jednou z najdôležitejších zložiek kostí je vápnik, ktorý zaisťuje uchytenie kosti hustota a tvrdosť vyhráva. Preto je diéta bohatá na vápnik indikované, ak chcete zabrániť osteoporóze alebo ak už trpíte touto chorobou.
Ideálne sú asi 1500 mg Vápnik denne, ak je toto množstvo výrazne prekročené, môže mať negatívny vplyv na metabolizmus kostí.
Veľmi vápnik je obsiahnutý v:
- Mliečne výrobky (Mlieko, prakticky všetky druhy syrov, jogurt a tvaroh),
- zelená zelenina (najmä v kel, brokolica, fenikel a pór),
- niektorí byliny (Kôpor, petržlen)
- v niektorých Druhy rýb a čoraz častejšie aj v
- Minerálka (do 500 mg na jeden liter).
Treba si tiež uvedomiť, že potreba vápnika u žien je v EÚ tehotenstvo a počas OP laktácie a je tiež zvýšená u dospievajúcich.
Dostatočný príjem je tiež rozhodujúci pri osteoporóze vitamíny.
Toto je obzvlášť dôležité Vitamín D3, ktorý sa podieľa na tvorbe kostí a absorpcii vápnik z gastrointestinálneho traktu. Aby sa zabezpečila dostatočne vysoká koncentrácia tohto vitamínu v tele, je dôležité na jednej strane ho jesť (v tele je veľa vitamínu D). ryby a Mliečne výrobky) a po druhé, že v ňom môžete stráviť aspoň pol hodiny denne slnko zastávky (sem patrí aj pobyt pod zamračenou oblohou) UV žiarenie je potrebné previesť tento vitamín na svoju aktívnu formu v tele.
Dôležité sú však aj ďalšie vitamíny potrebné prvky diéta na osteoporózu:
- a to vitamín C (v zelenine a ovocí),
- Vitamín K (tiež v zelenine),
- Vitamín B6 (v celozrnných výrobkoch) a Stopové prvky (Fluór, meď, zinok, obsiahnuté v celozrnných výrobkoch, orechoch a ovsených vločkách)
Niektoré kyseliny ako jablko- a kyselina citrónová (ktoré sa nachádzajú v rôznych druhoch ovocia) a laktóza (laktóza) sú schopné zvýšiť absorpciu vápnika z čriev.
Tomu by sa malo zabrániť
Pri osteoporóze by sa iné látky mali z potravy do značnej miery odstrániť kefa:
Toto je obzvlášť dôležité fosfát, To znižuje hladinu vápnika v krvi a tým aj vápnik, ktorý je k dispozícii na zabudovanie do kostného tkaniva.
Fosfát sa nachádza vo veľkých množstvách v roku 2006 mäso- a Klobásové výrobky a tiež v Tavený syr, Je tiež obsiahnutá ako doplnková látka v mnohých potravinách a potom je označená ako E 338.341 a E 450 na obale.
Najmä niektoré kyseliny Kyselina šťaveľová, ktoré nájdete v rebarbora, Švajčiarsky mangold a špenát viažu vápnik (a tiež ďalšie minerály) v čreve a bránia jeho absorpcii tu. Preto by sa tieto výrobky nemali nadmerne konzumovať.
Ďalším dôležitým aspektom výživy pacientov s osteoporózou je Príjem bielkovín, Na jednej strane sa ukázalo, že absorpcia proteínu tiež zvyšuje štruktúru kostného tkaniva podpora môcť.
Na druhej strane príliš vysoký príjem (najmä živočíšnych bielkovín, ako je mäso, ktoré obsahuje vysoký počet aminokyselín obsahujúcich síru, ako je metionín a cysteín), je sprevádzaný znížením hodnoty pH v moči. Táto zmena spôsobuje Zvýšené vylučovanie vápnika.
Majú podobný účinok alkohol a kofeínide o inhibíciu sekrécie hormónu adiuretin (ADH) na zvýšené vylučovanie tekutiny, a teda aj vápnik spôsobujú.
zlý je tiež dodávka osteoporózy príliš veľa Stolová soľ, čo je veľa sodík Obsahuje. Sodík podporuje vylučovanie vápnika obličkami, a preto by sa mal absorbovať nikdy päť až šesť gramov prekročiť za deň. Opäť by ste sa mali pozrieť na štítok a Fľaša s minerálnou vodou Vyhoďte, pretože niektoré vody obsahujú veľmi vysoké množstvá sodíka (nikdy by sa nemalo prekročiť 200 mg na liter) V opačnom prípade odporúčame použitie pri varení a ochutení Jodizovaná soľktorý je obohatený fluoridom.
Z vyššie uvedených dôvodov by sa okrem iného malo dbať na to, aby sa pri osteoporóze nekonzumovalo luxusné potraviny, ako sú napr alkohol (Okrem toho nadmerná konzumácia alkoholu v konečnom dôsledku vedie k a Nedostatočné zásobovanienajmä vitamíny a stopové prvky), kofeín (Káva, cola, čierny čaj) a Na fajčenie cigariet udržujte ju na nízkej úrovni.
Nikotín obsiahnutý v cigaretovom dyme ho zhoršuje Krvný obeh kostného tkaniva a tiež podporuje odbúravanie ženského pohlavného hormónu estrogén, Tieto dva mechanizmy nakoniec podporujú rozvoj osteoporózy.
liečba
Osteoporóza je v súčasnosti v Nemecku nedostatočne diagnostikovaná a nedostatočne liečená. Za optimálnu terapiu sa považuje zníženie mortality.
Terapia je rozdelená na profylaxiu zlomenín a fraktúru a liekovú terapiu. Základná terapia odporúča fyzickú aktivitu na posilnenie svalovej sily, ako aj optimálnu výživu, aby sa znížilo riziko osteoporózy a pridružených zlomenín. Malo by sa zabrániť zneužívaniu alkoholu a nikotínu. Je tiež predpísaný primeraný príjem vitamínu D3 a vápnika. Ak je to potrebné, obe látky sa musia doplniť liekmi, ktoré hrajú dôležitú úlohu v metabolizme kostí, a teda majú vplyv na vývoj osteoporózy.
Súčasťou profylaxie je tiež zníženie rizika pádu. To sa dá dosiahnuť zastavením sedatívnych liekov alebo pomocou pomôcok na chôdzu. Tepelná terapia a helioterapia tiež preukázali pozitívne výsledky pri liečbe osteoporózy. Odporúča sa aj psychosociálna podpora. Druhou dôležitou súčasťou liečby osteoporózy je lieková terapia. Bisfosfonáty sú drogami prvej voľby. Medzi ďalšie lieky patrí raloxifén, stroncium ranelát, denosumab a paratyroidný hormón. Celkovo trvá liečba najmenej 3 až 5 rokov, s výnimkou liečiva paratyroidného hormónu, ktorý sa môže podávať maximálne 24 mesiacov. Počas liečby je nevyhnutné pravidelne prehodnocovať a sledovať, aby sa určila ďalšia terapia. Toto hodnotenie by malo vychádzať zo súčasných usmernení.
Prečítajte si viac o tejto téme na:
- bisfosfonáty
- Liečba osteoporózy
- Prevencia osteoporózy
liečenie
Drogová terapia sa považuje za špeciálnu terapiu a je založená na 2 princípoch: na jednej strane antiresorpčná a na druhej strane anabolická terapia. Antiresorpčné znamená, že sa používajú lieky, ktoré inhibujú rozklad kostí určitými bunkami (tzv. Osteoklasty). Patria sem lieky, ako sú bisfosfonáty, estrogény, SERM, ako je raloxifén (= selektívny modulátor estrogénového receptora) a denosumab. Pomocou anabolickej terapie je potrebné podporovať budovanie kostí. Takáto stimulácia sa dosahuje paratyroidným hormónom.
Všetky uvedené lieky sú liekmi triedy A, pretože významne znižujú riziko zlomenín v prítomnosti osteoporózy. Indikácia pre liekovú terapiu by sa mala vykonať ihneď po splnení určitých kritérií. Patria sem okrem iného nízka denzita kostí, prítomnosť rizikových faktorov, vek. Okrem uvedených štandardných liekov existujú aj ďalšie látky, ako je napríklad fluorid a kalcitonín. Fluorid podporuje tvorbu kostí, kalcitonín inhibuje stratu kostí.
bisfosfonáty
Bisfosfonáty sú liekom na osteoporózu prvej voľby. Vykazujú antiresorpčný účinok v tom, že inhibujú bunky degradujúce kost (= osteoklasty). To môže viesť k zvýšeniu hustoty kostí. Pravidelný príjem bisfosfonátov môže znížiť výskyt zlomenín až o 75%. Alendronát, risedronát, ibandronát a zoledronát sú dostupné ako prípravky. Posledne menovanú prípravu je potrebné vykonať iba raz ročne. U ostatných prípravkov si môžete vybrať medzi denným a týždenným príjmom dávky.
Bisfosfonáty sú kontraindikované, ak existujú choroby pažeráka, ako sú zúženia alebo varixy, alebo ak majú pacienti žalúdočné vredy.Existencia renálnej insuficiencie (GFR <35 ml / min), gravidita a príliš nízka hladina vápnika tiež zakazujú používanie bisfosfonátov. Nežiaduce vedľajšie účinky môžu byť nepríjemné pocity v žalúdku a črevnom trakte. Je tiež možná aseptická kostná nekróza čeľuste. Tento vedľajší účinok je pravdepodobnejší, keď sa bisfosfonát podáva intravenózne ako súčasť liečby nádoru. Aby sa zabránilo nežiaducim vedľajším účinkom, ako je zápal pažeráka, je potrebné brať bisfosfonáty ráno a najmenej 30 minút pred jedlom. Účelom tohto je zabrániť komplexnej tvorbe vápnika. Okrem toho by sa mal brať s dostatočným množstvom tekutín a v sede.
diagnózaDiagnóza osteoporózy sa robí ako kombinácia anamnézy, klinického vyšetrenia a technických opatrení. Pri anamnéze je dôležité opýtať sa na úroveň fyzickej aktivity a zdokumentovať presný plán liečby. Niektoré lieky, ako aj nízka fyzická aktivita, zvyšujú riziko osteoporózy. Ženy by sa mali opýtať aj na čas menopauzy, pretože s tým súvisiaci pokles hladín estrogénov môže tiež spôsobiť výskyt osteoporózy. V súvislosti s osteoporózou dochádza k zmenšovaniu telesnej veľkosti, takže pravidelné merania môžu poskytnúť počiatočnú indikáciu zjavnej osteoporózy. Pri fyzickom vyšetrení možno u mnohých pacientov tiež rozoznať takzvaný „jav jedle“: Sú to záhyby kože na chrbte pacienta, ktoré stekajú smerom dole ako jedľa zo stredu chrbtice, takže pripomínajú jedľu. trénovať kvôli zmenšujúcej sa veľkosti tela.
Po odobratí vzorky krvi sa môžu zmerať rôzne parametre. Osobitná pozornosť by sa mala venovať hodnotám, ako je alkalická fosfatáza, vápnik, fosfát, kreatinín, vitamín D atď. Niektoré z hodnôt sa používajú aj na vylúčenie rôznych diferenciálnych diagnóz. Okrem toho môžu byť stanovené hormóny ako TSH ako hormón štítnej žľazy a určité hodnoty v moči na detekciu prvých príznakov osteoporózy.
Röntgenové lúče na jednej strane a takzvaná osteodenzometria na strane druhej sú k dispozícii ako prístroje na stanovenie diagnózy. Na röntgenovom žiarení existujú rôzne kritériá, ktoré naznačujú prítomnosť osteoporózy. To zahŕňa napríklad zvýšenú priehľadnosť kostí v ožarovaní, čo znamená, že kosť je menej hustá. Okrem toho sa na rôntgenovom snímaní veľmi dobre prejavia možné zlomeniny stavcov.
Prečítajte si viac o tejto téme na: Diagnostika osteoporózy
test
Diagnóza osteoporózy sa dá overiť pomocou testu. Tento test zahŕňa meranie hustoty kostí a je tiež technicky známy ako takzvaná osteodenzometria. Najznámejšou metódou je meranie hustoty plochy kostí (jednotka vg / cm2) a je známa ako "duálna rtg absorpcia (= DXA)". Medzi ďalšie možné metódy patrí kvantitatívna počítačová tomografia (= QCT), pri ktorej sa na rozdiel od DXA meria skutočná fyzická hustota (jednotka vg / cm3) a kvantitatívny ultrazvuk (= QUS). V porovnaní s ostatnými testami posledná uvedená metóda nevykazuje žiadnu ožiarenie. V širšom zmysle sa na určenie rizika pádu vysokorizikových pacientov môžu použiť aj tzv. Test „vypršania času“, test „stúpania stoličky“ a tandemový stojan. Tieto výsledky testov sa môžu použiť na vyhodnotenie toho, ako je pacient mobilný a aké vysoké je riziko poklesu počas každodenných pohybových úloh, čo je v prípade existujúcej osteoporózy nevyhnutne spojené so zvýšeným rizikom zlomenín v dôsledku nižšej hustoty kostí.
Prečítajte si viac o tejto téme na: Meranie hustoty kostí
DXA
DXA je skratka pre „Dual X-ray Absorptiometry“. Pomocou röntgenového žiarenia je možné vypočítať povrchovú hustotu obsahu minerálov v kostiach (g / cm2). Meranie sa vykonáva na bedrovej chrbtici (bedrovej chrbtice 1-4), na stehennej kosti blízko kmeňa a na kosti krčka stehennej kosti. Minimálne hodnoty všetkých 3 meraní sú rozhodujúce. Prítomnosť osteoporózy sa potom definuje pomocou dvoch skóre. T-skóre popisuje smerodajnú odchýlku (SD) od priemernej hodnoty maximálnej hustoty kostí v porovnaní s 30-ročným zdravým človekom rovnakého pohlavia. Ak je T-skóre o viac ako 2,5 SD pod normou, hovorí sa o osteoporóze. Predbežné štádium osteoporózy, osteopénia, je definované ako majúce T-skóre 1 až 2,5 SD pod normou. Akonáhle sa objaví zlomenina popri viac ako 2,5 SD pod normou, hovorí sa o zjavnú osteoporózu. Okrem toho rizikové faktory, ako je fajčenie alebo imobilizácia, majú vplyv na T-skóre: Ak existuje ďalší rizikový faktor, T-skóre sa zvýši o 0,5, s 2 alebo viacerými rizikovými faktormi dokonca o 1,0.
Prečítajte si viac o tejto téme na: Meranie DXA
Prevencia osteoporózy
Profylaxia osteoporózy je rovnako dôležitá ako optimálna terapia. Na prevenciu sú k dispozícii rôzne opatrenia. Životný štýl a strava sú dôležitým aspektom. Pretože na rozdiel od mnohých iných chorôb sa vyšší BMI považuje za ochranný, je potrebné zabezpečiť dostatočný príjem kalórií (BMI približne> 20 kg / m2). Odporúča sa tiež denný príjem vápnika (približne 1 000 mg), napríklad vo forme šumivých tabliet. Okrem toho je dôležité, aby bol vitamín D3 na čerstvom vzduchu najmenej 30 minút denne a najlepšie na slnku. Inak sa odporúča ďalší príjem vitamínov D3. Vitamín B 12 a kyselina listová by sa mali tiež dostatočne absorbovať jedlom. Fajčenie sa považuje za rizikový faktor pre osteoporózu, preto by sa malo zabrániť zneužívaniu nikotínu. Existuje tiež potreba monitorovať plán liečby a v prípade potreby ho upraviť alebo prepnúť na iné prípravky.
Hrsť liekov zvyšuje riziko osteoporózy, najmä pri dlhodobej liečbe. Patria sem predovšetkým glukokortikoidy, ale aj antiepileptiká, antidepresíva, sedatíva alebo inhibítory protónovej pumpy. Pretože osteoporóza postihuje hlavne starších ľudí, profylaxia osteoporózy zahŕňa aj preventívne opatrenia, ako je pravidelná fyzická aktivita a vyhýbanie sa predĺženým obdobiam imobilizácie. Cieľom je zlepšiť svalovú silu a koordináciu. Okrem toho dobrá fyzická aktivita a samotná základná kondícia znižujú riziko vzniku osteoporózy, pretože veľa pohybu podporuje rozvoj kostnej hmoty. U pacientov starších ako 70 rokov by sa mala vykonať aj presná anamnéza pádu: To znamená, že by sa mali zisťovať presné príčiny minulých pádov a podľa toho sa musia liečiť všetky príčiny, ktorým sa dá vyhnúť. Pretože boky sú pri páde obzvlášť ohrozené, preventívne je nosenie chráničov bedra. Užitočné sú aj pomôcky na chodenie alebo valček. Ďalšími podpornými opatreniami sú teplo a helioterapia.
Prečítajte si viac o tejto téme na: Prevencia osteoporózy
Dá sa vyliečiť osteoporóza?
Pri odpovedi na otázku, či je osteoporóza liečiteľná, sa názory líšia. Ak sa pozrieme na celkový obraz ochorenia, osteoporóza sa nepovažuje za úplne liečiteľnú, pretože predchádzajúci stav kostí sa nikdy nedá dosiahnuť napriek optimálnej liečbe a akékoľvek výskyt zlomenín sa nedá zvrátiť. Hojenie by znamenalo, že by sa mohla obnoviť úplná rovnováha minerálov v kostiach a že by sa patologické zlomeniny spojené s osteoporózou museli liečiť optimálne a bez trvalého obmedzenia. Posledný uvedený aspekt je ťažké dosiahnuť, najmä v starobe. Existujú však aj obhajcovia názoru, že osteoporóza je liečiteľná. Tu sa však musí urobiť obmedzenie, že ide o rané štádium osteoporózy bez prítomnosti patologických fraktúr. Optimálnou liečbou s dostatočným príjmom vitamínu D a vápnika, dostatočným cvičením a vhodným liekom sa potom môže dočasne narušiť mineralizácia kostí. Preto nie je možné urobiť všeobecné vyhlásenie o tom, či je osteoporóza liečiteľná alebo nie. Vždy je dôležité vyhodnotiť individuálny klinický obraz v závislosti od štádia a existujúcich rizikových faktorov a na základe týchto informácií rozhodnúť, či je osteoporóza liečiteľná alebo nie.
zhrnutie
U zdravého človeka je tvorba a rozklad kostí v harmonickej rovnováhe. To znamená, že toľko kostnej hmoty, koľko predtým bolo akýmkoľvek spôsobom rozložené. U pacientov s osteoporózou je táto rovnováha narušená.
Ak sa vytvorí príliš málo kostí alebo ak sa stupeň úbytku kostí líši od normy, dochádza k strate látky, ktorá spôsobuje, že kosť je menej pružná, a preto je náchylnejšia na zlomenie.
V dôsledku tejto disharmónie v rovnováhe medzi tvorbou kostí a rozkladom v kombinácii s reštrukturalizáciou kostnej hmoty môže byť znížená schopnosť pacienta pohybovať sa.
Okrem všeobecnej straty kvality života spôsobenej obmedzenou pohyblivosťou zohráva zvýšené riziko zlomenín kostí mimoriadne dôležitú úlohu. Môžu sa objaviť aj ďalšie príznaky, ako napríklad:
- Obehové problémy,
- všeobecné zhoršenie celkovej pohody,
- ako aj zastaviť psychický stres.


.jpg)





.jpg)