Rezistencia na inzulín
úvod
V prítomnosti inzulínovej rezistencie má hormónový inzulín, ktorý je produkovaný samotným organizmom, malý alebo žiadny regulačný vplyv na bunky tela.
Len bunky z
- muskulatúra
- Tukové tkanivo alebo tuk
- pečeň
vykazujú zníženú citlivosť na proteohormón v prípade inzulínovej rezistencie.
Prečítajte si viac o Povinnosti inzulínu.
Vo všeobecnosti vás inzulínová rezistencia neovplyvní endogénnej Inzulín. z externe substituované inzulínové prípravky sotva môže mať žiadny účinok. Inzulínová rezistencia bola definovaná ako stav, v ktorom beta bunky vírusu pankreas na udržanie regulačných úloh hormónu asi 200 I.U. za deň produkovať a odchádzať do dôchodku.
Tieto množstvá však nemožno syntetizovať ani zdravým pankreasom. Výsledkom je, že postihnutí zažili jeden zvýšená Hladina cukru v krvi (Hladina glukózy v krvi).
Príčiny inzulínovej rezistencie
Výskyt inzulínovej rezistencie je primárne typický pre Diabetes mellitus 2. typu, Dokonca aj v predbežných štádiách tohto ochorenia sa v niektorých prípadoch môže preukázať inzulínová rezistencia, ktorá sa v priebehu času zvyšuje a ktorá Zodpovednosť inzulínových receptorov postupne znižovať.
Doteraz nebolo možné presvedčivo dokázať mechanizmy, za ktoré možno pripísať inzulínovú rezistenciu.
1. Obezita
Aj keď oboje Diabetes 2. typu, ako aj ich prípravné fázy v úzkom spojení Obezita (Obezita) môže tiež štíhly ľudia dostať tento typ cukrovky. Obezita je však pravdepodobne najdôležitejším rizikovým faktorom v súvislosti s vývojom inzulínovej rezistencie.
2. Dedičná dispozícia
Okrem toho sa už dlho predpokladá, že dedičné zložky sú zapojené do rozvoja inzulínovej rezistencie. Existujú dôkazy o deťoch rodič s diabetom 2. typu trpí, a 50% riziko dostať cukrovku sami. V týchto prípadoch v týchto prípadoch postihnutí boli obaja rodičia táto pravdepodobnosť sa zvyšuje 80% ďalej.
3. Strava / množstvo cvičenia
To je ďalšia príčina rozvoja inzulínovej rezistencie nepomer medzi príjmom uhľohydrátov (resp Príjem kalórií) a cvičenie Nadmerné množstvo kalórií a príliš malé cvičenie vedú k zvýšeniu obsahu voľných mastných kyselín v krvi.
toto zasa využitie cukru vo svalových a tukových bunkách. Z dlhodobého hľadiska je následkom zníženie citlivosti svalových a tukových buniek na inzulín (inzulínová rezistencia). Organizmus potom stimuluje B bunky pankreas, dochádza k zvýšenému uvoľňovaniu inzulínu. Zvýšená dodávka inzulínu potom vyvoláva down-reguláciu inzulínových receptorov na bunkách a inzulínová rezistencia sa neustále zvyšuje.
4. Lieky
Vývoj inzulínovej rezistencie môže byť tiež spôsobený požitím rôzne lieky byť vedený späť. Najmä použitie kortizol, antagonista inzulínu, môže viesť k zníženiu účinnosti inzulínu. Pretože tam je rôzne infekčné choroby Ak dôjde k zvýšenému uvoľňovaniu kortizolu, použite tiež Infekcie ako možná príčina inzulínovej rezistencie.
Iné dôvody vzniku inzulínovej rezistencie:
- Poruchy metabolizmu s vysokým obsahom tuku v krvi
- Choroby, ktoré vedú k zvýšeniu výroby vedú k kontra-inzulínovým hormónom (napríklad: akromegálie)
- Syndróm polycystických ovárií (skratka: PCOS)
- Dlhodobá podvýživa
Diagnostika inzulínovej rezistencie
Mnoho ľudí s inzulínovou rezistenciou má zvýšenú telesnú hmotnosť. Tu zohráva dôležitú úlohu brušný tuk. Obvod pásu sa dá určiť ako miera množstva brušného tuku. Na určenie výživového stavu sa používa aj tzv. Index telesnej hmotnosti (skrátene BMI).
Okrem toho, ak existuje podozrenie na inzulínovú rezistenciu, malo by sa stanoviť množstvo triglyceridov (krvných lipidov) rozpustených v krvi. Ak sú hodnoty vyššie ako 2,44 mmol / liter (215 mg / dl), naliehavo by sa mala pripojiť ďalšia diagnostika.
Ďalej, znížená produkcia hormónu adiponektínu produkovaného tukovými bunkami je dôležitým indikátorom prítomnosti inzulínovej rezistencie. Ďalšími testami odolnosti sú takzvané testy expozície cukru (orálny glukózový tolerančný test, krátko oGTT) a meranie hladiny inzulínu nalačno.
Viac informácií o teste vystavenia cukru nájdete na: Test na toleranciu glukózy - čo by ste mali vedieť!
Liečba inzulínovej rezistencie
Vhodná a komplexná terapia pre inzulínovú rezistenciu pozostáva z niekoľkých zložiek. Pre klasických diabetikov typu 2 je Dodržiavanie nízkokalorickej stravy (Tzv hypocaloric strava).
To znamená denný príjem kalórií u žien hodnota 1400 kcal by nemala prekročiť. Muž s diabetom 2. typu povolené počas dňa približne 1800 kcal vziať.
Toto je okrem dodržiavania diéty hlavným faktorom Zvýšenie fyzickej aktivity postihnutých pacientov hrá hlavnú úlohu pri liečbe inzulínovej rezistencie.
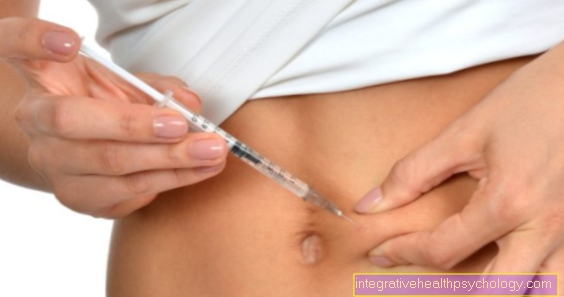
Okrem toho platí dočasný Zvýšenie príjmu inzulínu na veľmi vysoké dávky v krátkych intervaloch ako spôsob narušenia inzulínovej rezistencie. Podanie inzulínu môže oboje podkožný (pod kožu) alebo intravenóznej (do žily). Príďte s touto formou liečby inzulínovej rezistencie Normálne a / alebo analógové inzulíny ako vhodné prípravky. Ukázalo sa, že po počiatočných vysokých dávkach je možné znížiť množstvo podaného inzulínu už po niekoľkých dňoch.
Ďalej existuje rôzne liekyktoré sa špecificky používajú na liečbu inzulínovej rezistencie. Medzi najznámejšie drogy patria
- biguanid metformín
- z inhibítor akarbózy alfa-glukozidázy alebo
- inzulínový senzibilizátor pioglitazón.
Všetky tieto lieky patria do skupiny takzvaných orálnych antidiabetík. Jedným z najdôležitejších vedľajších účinkov je riziko rozvoja hypoglykémie (hypoglykémie), že pravidelné Kontrola hladiny cukru v krvi užívanie väčšiny perorálnych antidiabetík.
Práve v tejto skutočnosti spočíva veľká výhoda najbežnejšie používaných metformínov. Vzhľadom na svoj mechanizmus účinku to nepredstavuje riziko hypoglykémie, a preto je nevyhnutné menej často pri metabolických nerovnováhach.
Je inzulínová rezistencia liečiteľná?
Inzulínová rezistencia sa zvyčajne vyvíja po dlhšiu dobu a okrem genetických faktorov do veľkej miery závisí od výživy a fyzickej aktivity. Nadmerný príjem kalórií a nedostatočná fyzická aktivita vedú k postupnému zvyšovaniu rezistencie na inzulín v priebehu času, čím sa znižuje pravdepodobnosť zotavenia. Na druhej strane s nástupom inzulínovej rezistencie sa môže citlivosť na inzulín často zvyšovať prostredníctvom vedomej a zdravej výživy a fyzickej aktivity, takže tieto opatrenia ponúkajú vyliečenie. V mnohých prípadoch sa dá vyhnúť užívaniu tabliet alebo dokonca injekcii inzulínu. Uvedené opatrenia na zmenu životného štýlu sú vždy užitočné pri pôsobení aspoň proti ďalšiemu progresu inzulínovej rezistencie.
Aký je význam chudnutia, ak ste rezistentní na inzulín?
Pri vývoji inzulínovej rezistencie hrá dôležitú úlohu začarovaný kruh pozostávajúci z vysoko kalorickej stravy a nedostatočného cvičenia. Nesúlad medzi prijatými kalóriami a spotrebou energie v tele vedie k zvýšeniu hladiny tukov v krvi a cukru v krvi. Telo sa snaží proti tomu pôsobiť zvýšením uvoľňovania inzulínu. To zase vedie k zvýšenému ukladaniu prebytočných kalórií v tukových bunkách. Výsledkom je, že ľudia priberajú na váhe, čo tiež obmedzuje fyzickú aktivitu a výkon. Preto je obzvlášť dôležité chudnúť u ľudí s nadváhou s inzulínovou rezistenciou. To môže často zlomiť začarovaný kruh. Hladina cukru v krvi a hladina tukov v krvi klesajú. Okrem toho sa opäť zvyšuje citlivosť na inzulín. Patologické zmeny v inzulínovej rezistencii sú však reverzibilné len do istej miery. Aspoň strata hmotnosti môže pôsobiť proti zvýšeniu inzulínovej rezistencie.
Syndróm polycystických ovárií (PCO)
Inzulínová rezistencia je nevyhnutnou súčasťou pri vývoji Syndróm polycystických ovárií (PCO). Toto ochorenie je metabolická porucha u žien, ktorá je okrem inzulínovej rezistencie a obezity často spojená s maskulinizáciou kvôli nadbytku mužských pohlavných hormónov. Súčasťou choroby môže byť aj nedostatok ovulácie a cysty vo vaječníkoch. Ako presne súvislosť medzi inzulínovou rezistenciou a inými možnými príznakmi PCO ešte nebola s istotou preukázaná. Postihnuté ženy však majú zvýšené riziko vzniku cukrovky alebo kardiovaskulárnych ochorení.
U žien s PCO a nadváhou by hlavným cieľom malo byť zníženie hmotnosti prostredníctvom zdravej výživy a dostatočná fyzická aktivita. Tieto opatrenia môžu často zlepšiť príznaky vrátane inzulínovej rezistencie. Ak sa príznaky PCO nedajú zmierniť prirodzenými opatreniami, je hormonálna liečba často jedinou terapeutickou možnosťou. Inzulínová rezistencia sa musí často liečiť liekmi v prípade zvýšených hladín cukru.
Prečítajte si viac na tému: Syndróm polycystických ovárií

.jpg)