inzulín
definícia

Inzulín je hormón produkovaný telom v pankrease. Inzulín spôsobuje absorpciu cukru z krvi do pečene a svalov. To znižuje hladinu cukru v krvi.
Inzulín, ktorý je známy aj ako inzulín, inzulínový hormón alebo ostrovčekový hormón, možno zaradiť do triedy proteohormónov. Všetci členovia tejto triedy hormónov sa vyznačujú vysokou úrovňou rozpustnosti v tukoch. Naopak, vo vodných roztokoch zostávajú takmer nedotknuté. Pre všetky stavovce a cicavce je inzulín jedným z životne dôležitých hormónov, ktoré sa musia v prípade nedostatku nahradiť.
Inzulín je jedným z najdôležitejších liekov pri cukrovke Inzulín sa zvyčajne používa pri cukrovke typu 1 a v pokročilých štádiách cukrovky typu 2, ktoré už nereagujú na perorálnu liečbu.
Tvorba inzulínu (syntéza)
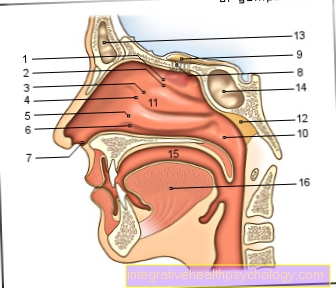
Tkanivový hormón inzulín je v tzv SS-bunky z Langerhansove ostrovy v pankreas vzdelaní.
Genetická informácia týkajúca sa syntézy inzulínu je v krátkom ramene 11. Chromozóm odlíšené. Počas syntézy inzulínu je hormonálny prekurzor prvým krokom preproinzulin vzdelaní. S dĺžkou 110 aminokyseliny táto predbežná fáza je nevyhnutná väčšia ako skutočný aktívny hormón.
Počas jedného Fáza spracovania (Nastavovacia fáza) je prekurzor inzulínu skrátený a modifikovaný v dvoch krokoch. Najprv to príde skladacie z proteín prostredníctvom školenia tzv Disulfidové mosty, Potom nasleduje Spracovanie hormónov v ktorej dochádza k skutočnému skráteniu predproinzulínu.
Z hormonálneho prekurzora, ktorý je ešte príliš dlhý, tzv Poradie signálov oddelené (vytvorí sa 2. predbežná fáza: proinzulínu). Zvyčajne zahŕňajú okolo 24 Aminokyseliny. Signálna sekvencia slúži ako signál pre príjem špeciálnych prekurzorov hormónov Bunkové kompartmenty, Ide teda o istý druh identifikácie hormónu. Potom ďalšia časť tkanivového hormónu, C-peptid, byť oddelené.
po Hormonálna modifikácia zostáva zrelý aktívny inzulín. Toto nakoniec pozostáva z dvoch Peptidové reťazce (Reťazec A a B) asi dva Disulfidové mosty sú vo vzájomnom vzťahu. Tretí disulfidový mostík tvorí kontakt medzi dvoma aminokyselinami reťazca A. Potom sa vložia hotové molekuly inzulínu vačky zabalené a nahromadené Zinočnaté ióny stabilizovaný.
Uvoľňovanie inzulínu
Distribúcia inzulíny vyskytuje sa prostredníctvom rôznych iniciovaných organizmom podnety, Pravdepodobne najdôležitejším stimulom pre uvoľňovanie tkanivového hormónu je zvýšenie Hladina cukru v krvi.
Z jedného glukóza-Hodnota približne 5 mmol / l začať beta bunky z pankreas inzulín na secrète, Naviac vyvolajte rôzne aminokyseliny, zadarmo Mastné kyseliny a niektoré ďalšie hormóny uvoľnenie inzulínu.
Najmä hormóny gastrín, sekretin, GIP a GLP-1 majú silný stimulačný účinok na bunky pankreasu. Skutočné uvoľnenie hormónu do krvný obeh sleduje určitý cyklus aj pri vysokej hladine cukru v krvi. O všetkých z nich tri až šesť minút podáva sa inzulín. Ihneď po jedle nasleduje sekrécia inzulínu dvojfázová (2 fázy).
o tri až päť minút po požití potravy dôjde k prvej sekrécii Hormonálna časť namiesto. prvá sekrečná fáza trvá asi 10 minút ďalej. Potom nasleduje pauza, počas ktorej sa novo zisťuje hladina cukru v krvi. Ak je hladina glukózy v krvi stále príliš vysoká, nasleduje jedna druhá sekrečná fázato trvá, kým koncentrácia cukru nedosiahne normálnu hodnotu.
Počas prvej fázy bude prevažne uložené Inzulín sa uvoľňuje v druhom intervale novovytvorené súpravy hormónu.
Skutočný mechanizmus uvoľňovania je prienikom molekuly cukru do beta bunky spustené. Po preprave glukózy špeciálnym transportérom (tzv Transportér GLUT-2) vstúpila do bunky a je rozdelená na jednotlivé časti. Tento metabolický proces vytvára pravdepodobne najdôležitejší zdroj energie, t.j. ATP.
Väzbou na špecifický receptor ATP je odtok draslík-Oni škrtili. Výsledkom je zmena náboja príslušných bunkových membrán (technický pojem: depolarizácie). To zase vedie k otvoreniu, ktoré je viac závislé na napätí vápnikkanály, obsah vápnika v bunke brilantne stúpa. Táto zvýšená koncentrácia vápnika je skutočným signálom pre uvoľňovanie vezikúl naplnených inzulínom.
Funkcia a účinok
Dôležitou súčasťou je vlastný hormón inzulín v tele Systém na reguláciu cukru v krvi, Regulácia rozpustenej glukózy (cukru) v krvi sa uskutočňuje prostredníctvom dve látky posla, v závislosti od aktuálne dostupného Koncentrácia cukru v krvi distribuovať.
Okrem inzulínu tiež prispieva glukagón, ďalší hormón produkovaný v pankrease, prispieva k tomuto nariadeniu. Zatiaľ čo inzulín je schopný znižovať hladinu glukózy v krvi rôznymi mechanizmami, glukagón to dokáže zvýšiť, Glukagon preto predstavuje súpera (antagonisti) inzulínu.
Prečítajte si viac o téme tu: Opustenie inzulínu
Okrem týchto dvoch hlavných regulátorov majú hormóny okrem iného adrenalín a kortizol vplyv na hladinu cukru v krvi.
Účinok proteohormónu na zníženie hladiny cukru v krvi je primárne založený na zvýšení obsahu glukózy v krvi Prechod glukózy z Krvná plazma a tkanivová tekutina do vnútra rôznych tkanív (napríklad v Svalové bunky alebo pečeň). Vo vnútri tkaniva môže byť cukor vo forme tzv glykogén uložené alebo prostredníctvom jedného ako glykolýza známa metabolická dráha okamžite do energie transformovala stať sa.
Hormonálny inzulín má okrem regulácie krvného cukru vplyv aj na Metabolizmus tukov a aminokyselín a podieľa sa na udržiavaní Draslík zapojení. Problémy v oblasti uvoľňovania inzulínu alebo jeho tvorby na špecifických receptoroch preto môžu mať značné účinky na celý organizmus. Choroby ako Cukrovka, hyperinzulinismus, Insulinom, Rezistencia na inzulín a tzv metabolický syndróm sú všetky založené na dysregulácii inzulínovej rovnováhy.
Diabetici majú nedostatok inzulínu, takže glukóza (cukor) sa môže do buniek vnášať len ťažko. Tento transport je možný iba pri zvýšenej hladine cukru v krvi. Kvôli nedostatku glukózy v tukových bunkách sa tvoria ketónové telá, ktoré môžu spôsobiť metabolické poruchy (ketoacidotická kóma).
Inuslinská distribúcia z pankreas prebieha na jednej strane vo fyzickom odpočinku, aby sa udržal základný metabolizmus a tiež pri jedle.
Choroby spojené s inzulínom
Inzulínová rezistencia / pred cukrovka
Na jednom pod menom Rezistencia na inzulín (Synonymum: pred cukrovkou) známe metabolické ochorenie je prekurzorom Diabetes 2. typu.
Teraz sa dokázalo, že príčiny tejto choroby sú silné genetická zložka exponát. Deti z toho Štúdie preukázali, že rodič trpí cukrovkou 2. typu 40% inzulínovej rezistencie. Zároveň dva postihnutých rodičov, pravdepodobnosť už rastie 80%.
Nie každý pacient postihnutý inzulínovou rezistenciou si musí vytvoriť úplný obraz cukrovky 2. typu. V mnohých prípadoch je iba jeden znížená citlivosť receptory špecifické pre inzulín na svojich väzobných partneroch. Klinicky môže byť inzulínová rezistencia stanovená stanovením tzv Hladina cukru v krvi nalačno byť diagnostikovaný. Hladina glukózy v krvi vyššia ako 100 až 125 mg / dl by sa mali interpretovať ako výstražné znamenie. V takýchto prípadoch určenie tzv HbA1c Usilovať sa o hodnotu.
Zatiaľ čo hladina cukru v krvi v pred-diabete môže byť len mierne zvýšená v mnohých prípadoch, veľké množstvo sa nachádza takmer u všetkých postihnutých Inzulín v krvi dokázať. Smrteľnou vecou rezistencie na čistý inzulín je skutočnosť, že je väčšinou perfektný bez príznakov vyprší a z tohto dôvodu zvyčajne iba na Diagnostikuje sa poškodenie pankreasu.
Diabetes 1. typu
Diabetes 1. typu sa spolieha na jeden absolútny Nedostatok inzulínu (synonymum: predovšetkým na inzulíne závislej cukrovke). Vzhľadom na genetickú vadu a tvorbu špeciálnych proti beta bunky pankreas je viac zameraný protilátka bunky produkujúce inzulín odumierajú.
Výsledkom je, že orgán už nie je schopný produkovať dostatočné množstvo tkanivového hormónu a uvoľňovať ho do krvného obehu. Glukóza absorbovaná potravou sa už nemôže alebo len nedostatočne absorbuje do buniek tukového tkaniva, svalov alebo pečene.
Hladina cukru v krvi u postihnutých pacientov je zvyčajne veľmi vysoká (hyperglykémia). Tento stav nesie niekoľko nebezpečenstiev. Na jednej strane rôzne bunky nemôžu byť zásobované dostatočným množstvom cukru. To znamená, že nemôžu byť zásobovaní dostatočným množstvom energie a svoje úlohy môžu vykonávať iba nevhodne. Ak sa diabetes typu 1 nelieči z dlhodobého hľadiska, povedie to k jeho vzniku Okyslenie krvi a vážne narušenie mnohých metabolických procesov v organizme. V najhoršom prípade môže cukrovka typu 1 dokonca viesť k smrti.
Populárna je táto forma nedostatku inzulínu Juvenilný diabetes určený. Dlho sa predpokladalo, že u mladých ľudí sa vyvinul najmä diabetes 1. typu. Túto skutočnosť dnes nemožno úplne vylúčiť, pretože veková hranica pre prvý výskyt tejto formy cukrovky je v rozmedzí 11 až 14 rokov, Existujú však aj prípady, keď postihnutí pacienti nevykazujú prvé príznaky, kým nie sú v strednom veku. Diabetes typu 1 sa zvyčajne lieči prostredníctvom a externý prísun inzulínu, Toto sa dá dosiahnuť perorálnym podaním hormónu alebo injekciou. Najmä u detí sa teraz používajú tzv Inzulínové pumpy späť.
Diabetes 2. typu
Na rozdiel od cukrovky typu 1, pri ktorej je od začiatku nedostatok inzulínu, je táto forma cukrovky založená na jednej v skorých štádiách. Porucha špecifických inzulínových receptorov, Najmä inzulínové receptory pečeň-, svalu a Tukové bunky postupne strácajú schopnosť reagovať na tkanivový hormón.
Táto fáza sa nazýva medicína Rezistencia na inzulín určený. Cukrovka 2. typu sa nazýva aj v mnohých odborných knihách relatívny nedostatok inzulínu, V počiatočnej fáze sa pankreas snaží kompenzovať existujúcu inzulínovú rezistenciu zvýšením produkcie a sekrécie hormónu. Z dlhodobého hľadiska je týmto mechanizmom kompenzovaná pankreas zahltení.
S postupujúcou rezistenciou na receptory už nie je dostatočné množstvo mobilizovaného inzulínu na adekvátne zníženie hladiny cukru v krvi. Po počiatočnej inzulínovej rezistencii preto nasleduje nedostatok inzulínu.
Väčšina chorých to ukazuje zvlášť v tomto okamihu nešpecifické príznaky ako napr únava, slabosť, Pocit hladu a Pribrať, Okrem toho môžete depresívne nálady byť prvou indikáciou prítomnosti cukrovky 2. typu. Vzhľadom na veľmi nešpecifické príznaky je táto forma cukrovky vo väčšine prípadov rozpoznaná príliš neskoro.
indikácia
Kedy sa inzulín používa na liečbu?
Ľudia s jedným Diabetes 1. typu závisia od externe dodávaného inzulínu, pretože samotná tvorba a uvoľňovanie inzulínu v tele je nedostatočná. Diabetici 2. typu sú liečení inzulínom, ak diétne opatrenia a perorálne lieky (tablety) už nie sú účinné a kontrola hladiny cukru v krvi je neuspokojivá.
V a Gestačný diabetes Perorálne antidiabetické lieky sa nesmú podávať, preto sa používa inzulín, ktorý sa podáva injekčne pomocou injekčných ihiel.
Inzulínové prípravky
Existujú rôzne typy inzulínu, ktoré sa líšia hlavne trvaním účinku, a preto je pre každý typ inzulínu potrebný osobitný rozvrh podávania.
Toto je jeden z takzvaných krátkodobo pôsobiacich inzulínov
- Pravidelný inzulín a
- krátkodobo pôsobiace inzulínové analógy.
Ľudský inzulín (normálny inzulín) sa prejaví po 30 - 45 minútach a vstrekne sa pod kožu (subkutánne). Je súčasťou prerušovanej konvenčnej liečby alebo liečby pomocou inzulínovej pumpy a používa sa tiež pri začiatočnej liečbe novodiagnostikovanej cukrovky. Je dôležité, aby pacient udržiaval interval konzumácie striekania 15 až 20 minút, aby normálny inzulín pracoval optimálne.
Krátkodobo pôsobiace inzulínové analógy, t. Chemicky modifikovaný inzulín sa tiež aplikuje pod kožu, avšak kvôli zmeneným chemickým vlastnostiam nie je potrebné udržiavať interval medzi jedlom v spreji: nástup účinku nastane rýchlo, po 15 minútach.
Ďalší typ inzulínu používaného pri liečbe cukrovky
- inzulíny s oneskorením. Tieto prípravky pozostávajú z inzulínu a prísady (protamín, zinok, surfovanie), čo znamená, že hormón vydrží dlhšie. Inzulíny s oneskoreným účinkom sa injikujú subkutánne a môžu sa konvertovať na medziprodukty, ktorých účinok trvá 9 až 18 hodín a
-
Dlhodobé inzulíny s trvaním účinku viac ako 24 hodín. Spojenie inzulínu s inou látkou spomaľuje odbúravanie inzulínu na jeho základné stavebné kamene, takže sa predlžuje doba pôsobenia daného množstva hormónu.
V oblasti stredné trvanie akcie je často používaný inzulín NPH. Na najdlhšia účinná sú analógy inzulín detemir, glargín a degludec.
Väčšina z týchto liekov je neúčinná pri perorálnom podaní. Tento jav je založený na skutočnosti, že proteínové reťazce syntetických inzulínov v gastrointestinálnom trakte sa štiepia vlastnými enzýmami tela skôr, ako sa hormón môže prejaviť.
V priebehu inzulínovej terapie sa rozlišuje medzi dvoma mechanizmami príjmu. Pacienti sú spravidla nútení aplikovať tzv. Bazálnu dávku inzulínu jeden až trikrát denne. V tejto súvislosti dlhodobo pôsobiace Inzulíny. Táto základná dávka pokrýva základnú dennú požiadavku.
Aktuálna hladina cukru v krvi by sa mala určiť pred jedlom. V prípade vysokých hodnôt alebo jedál bohatých na cukor sa môže k základnému množstvu inzulínu podať aj bolus. Zvlášť vhodné sú tie inzulíny, ktoré sú zvlášť vhodné ako bolus konať rýchlo a stručne.
Prečítajte si tiež našu tému: Perá Actrapid® naplnené perami s krátkodobo pôsobiacim normálnym inzulínom
Inzulínová pumpa
Diabetici závislí od inzulínu sú v mnohých prípadoch nútení tak robiť Nezávislé injekcie inzulínu denne položiť. Pre niektorých trpiacich to môže byť stresujúce. Pravidelný prienik pokožky, ktorý slúži ako prirodzená ochranná bariéra, navyše chráni pokožku Riziko infekcie, Zápal a nevzhľadné modriny (Modriny).
Najmä pre mladých ľudí, ktorí navštevujú Cukrovka Toto je zložitá situácia. V súčasnosti majú pacienti s cukrovkou možnosť používať takzvanú inzulínovú pumpu. Inzulínová pumpa je lekárske zariadenie, ktoré sa môže použiť na inzulínovú terapiu. Pravidelná injekcia potrebného množstva inzulínu je možná pomocou nahrádza malé programovateľné čerpadlo.
Na nastavenie inzulínovej pumpy sa pacientovi podá a katéter pod kožu umiestnená. Vo väčšine prípadov sa to deje okolo brucha. Skutočná inzulínová pumpa by mala trvalo na tele (napríklad na opasku). Teoreticky je však tiež možné zariadenie od katétrového systému na krátky čas oddeliť.
Použitie takejto inzulínovej pumpy je zvlášť vhodné pre ľudí, ktorí sú pod Diabetes 1. typu Trpieť. Princíp použitia inzulínovej pumpy je zhruba rovnaký ako pri bežnej inzulínovej injekčnej terapii (skrátene IKT).
Organizmus pravidelne dostáva tzv Bazálna sadzba, ktorá by mala pokrývať základnú požiadavku, kŕmené. V určitých situáciách (napr so zvýšeným príjmom glukózy ako pri potravinách zvlášť bohatých na uhľohydráty) stlačením tlačidla môže sa podať individuálny bolus inzulínu.
Vo väčšine prípadov sa používa na uspokojenie základných potrieb malé množstvo krátkodobo pôsobiaceho inzulínu niekoľkokrát denne aplikovaný. Na rozdiel od toho, človek začína s obvyklou injekčnou terapiou dlhodobo pôsobiace inzulíny (napr. NPH inzulín). Napriek pomerne pohodlnému použitiu inzulínovej pumpy by sa nemalo zabúdať na to, že táto nemôže nahradiť zdravý pankreas.
Meranie súčasnej hladiny cukru v krvi použitie inzulínovej pumpy ešte nie je možné a musí byť pacientom vykonávané nezávisle.
Použitie inzulínovej pumpy je dobrá alternatíva, najmä pre diabetikov s tzv. Úsvitom. To znamená tých pacientov, ktorých Hladina cukru v krvi obzvlášť počas noci (zvyčajne okolo štyroch hodín) prudko stúpa, Dôvod tohto zvýšenia glukózy je jeden Zvýšená aktivita pečeňových buniekktoré v súčasnosti uvoľňujú do krvného obehu obrovské množstvo cukru.
S pomocou inzulínovej pumpy už nie sú postihnutí pacienti nútení vstávať v noci a podávať bolus inzulínu. Inzulínová pumpa môže presne naprogramované týmto spôsobomto pri spaní jedného príslušná dávka podaného inzulínu stane. Týmto spôsobom je možné zabrániť typickému nepriaznivému účinku inzulínu, rannej hyperglykémii. Táto výhoda je zatiaľ veľmi relevantná akákoľvek metabolická nerovnováha (bez ohľadu na to, či ide o prechod na hyper- alebo hypoglykémiu) spôsobiť vážne poškodenie orgánov môcť.
Jedlo kombinované s inzulínom
Kombinácia inzulínového jedla je jedna Forma výživy po Inzulínová rovnováha usmerňuje. Kombinácia inzulínového jedla sa stáva cieľom hladiny inzulínu v krvi pomocou a Výber vhodných potravín znížiť. Okrem výberu potravín hrajú tiež dlhšie prestávky medzi jedlami hrá dôležitú úlohu pri tejto forme stravovania.
Fyziologický základ kombinácie inzulínu s jedlom je skutočnosť, že oboje Strata tuku (lipolýza), ako aj odbúravanie glykogénu vysokou Hladiny inzulínu v krvi inhiboval stať sa. Znížením tejto úrovne sa Zvýšené odbúravanie telesného tuku a účinok na chudnutie sa môže zlepšiť.
Princíp kombinovania inzulínovej potravy je založený na fyziologickej sekrécii a vzorcoch pôsobenia proteohormónového inzulínu.
Ráno by na to mal klásť veľký dôraz cielený príjem uhľohydrátov byť umiestnený. Bohaté raňajky s chlebom, rohlíkmi a nátierkami obsahujúcimi cukor by mali organizmu poskytnúť dostatok energie, aby sa mohol konzumovať po celý deň. Hlad by sa okrem toho mal ráno uspokojiť müsli a množstvom ovocia. Podľa inzulínu musí existovať približná strava kombinujúca stravu medzi raňajkami a obedom 5 hodinová prestávka byť rešpektovaný.
na Obed tvorí jeden vyvážená zmiešaná strava, ktorý má vysoký podiel uhľohydrátov, je ideálnym základom pre udržanie tela v chode. V dôsledku už vysoké hladiny inzulínu v tejto dennej dobe požitý cukor sa dá bez problémov metabolizovať. tiež Medzi obedom a večerou musí byť prestávka päť hodín. Podľa inzulínu je kombináciou jedla spravidla účinná strata tuku možné iba vo večerných hodinách av noci.
Večer by sa malo telo prispôsobiť rozloženiu tukových zásob. To znamená, že úplne na internete Môže sa vyhnúť konzumácii uhľohydrátov sa dostal do. Jesť potraviny obsahujúce sacharidy vo večerných hodinách by posilnilo B bunky pankreas spôsobiť nadmerné množstvo inzulínu, ktorý sa vytvorí a uvoľní do krvného obehu.
Výsledkom by bolo, že to príde v noci aby sa nerozložilo tukové tkanivo, Kombinácia inzulínového jedla je obzvlášť vhodná večer Dodávatelia bielkovín ako ryby a mäso, aby sa optimalizoval úspech. Šalát a zelenina sa navyše môžu konzumovať bez toho, aby vyvolali vysoké hladiny inzulínu.
Z lekárskeho hľadiska nie je súlad s kombináciou inzulínového jedla kritický. Nemecká spoločnosť pre výživu (skrátene DGE) dokonca výslovne neodporúča tomuto druhu stravy, Kombinácia inzulínového jedla a sprievodné Separácia uhľohydrátov a proteínov Podľa DGE nemá zmysel jesť jedlo.
Spoločnosť je toho názoru, že (na rozdiel od predchádzajúcich predpokladov) je úplne možné, aby organizmus trávil sacharidy a bielkoviny súčasne. DGE okrem toho zdôrazňuje, že uhľohydráty sú a dôležitá zložka potravín a telo bez nich nemôže byť zdravé.
komplikácie
Možné Pri predávkovaní inzulínom alebo príliš malým množstvom požívaného jedla dochádza k nízkej hladine cukru v krvi (hypoglykémia).
V mieste vpichu sa tukové bunky môžu nahromadiť pod kožou a spôsobiť stvrdnutie.
Je možné, že bunky sa stanú necitlivé na inzulín, pretože je narušené využitie glukózy v bunke a / alebo preto, že je narušená interakcia inzulínu a jeho receptora na povrchu bunky. Bežné príčiny sú obezita a infekcie.