Operácia syndrómu nárazu
úvod
V prípade syndrómu nárazu na plece sa zmenšuje priestor medzi strechou ramena a hlavou humeru. V dôsledku tejto tesnosti sú štruktúry a mäkké tkanivá, ktoré v tomto priestore prebiehajú, ako sú šľachy, svaly alebo bursa, stlačené, čo vedie k silnej bolesti a výrazným obmedzeniam pohybu ramenného kĺbu.
Pojmy syndróm tesnosti na ramene alebo syndróm ramena a ramena sa tiež používajú synonymá pre túto chorobu.
V oblasti chirurgie bedrového kĺbu sa tiež vyskytuje pojem impingement syndróm, pričom ide o zúženie priestoru medzi pätkou bedrového kĺbu a hlavou alebo krkom stehennej kosti.

Kedy potrebujem operáciu?
V skorých štádiách choroby je často postarané o postihnuté rameno, vyvarujte sa práce nad hlavou a zdvíhania ťažkých predmetov. Súčasne s pomocou konzervatívnych liečebných metód vo forme zmierňovačov bolesti a protizápalových liekov (masti, injekčné striekačky alebo tablety), fyzioterapie, terapie chladom a elektroterapie, ako aj cieleného svalového tréningu, sa môžu príznaky zmierniť.
Operácia je potrebná, ak bolesť a obmedzená pohyblivosť v ramene a ramene pretrvávajú alebo sa zvyšujú niekoľko mesiacov napriek konzervatívnej liečbe. Kvôli nedostatočnej úľave pre zúžené štruktúry a mäkké tkanivá sa ďalšie poškodenie a zápal vyskytuje v oblasti ramenného kĺbu. V najhoršom prípade sa svaly alebo šľachy skupiny svalov stabilizujúcich rameno (rotátorová manžeta) môžu roztrhnúť, a preto je nevyhnutne potrebná operácia.
Ďalšie informácie na túto tému:
- Terapia nárazového syndrómu
- Fyzioterapia na impingement syndróm
Operatívna terapia
všeobecný
Ošetrujúci lekár rozlišuje medzi stupňom I a II choroby, pri ktorom sa po približne pol roku až roku konzervatívnych foriem liečby musí liečba klasifikovať ako neúspešná a existuje lézia šľachy spôsobená tzv. Akromionickou ostrohou a štádiom III, štádiom neúplné prasknutie.
Chirurgický zákrok v a subakromiálny úzky profil keďže sa nazýva aj syndróm zrážania, nazýva sa subakromiálna dekompresia (dekompresia = expanzia).
Vzhľadom na túto dekompresiu existujú - v závislosti od príčiny - rôzne prístupy k operácii. Cieľom je odstrániť zúženia ramenného kĺbu, aby materiál šľachy alebo mäkké tkanivo už neboli stlačené.
V oblasti prevádzky sa rozlišuje medzi:
- Akromioplastika podľa Neera (= Défilé - rozšírenie)
V zásade sa rozumie rozšírenie subakromiálneho priestoru dekompresiou supraspinatálnej šľachy. Cieľom je vytvoriť viac priestoru pre pohyb mäkkých tkanív pod strechou ramien. Aby sa to dosiahlo, malá časť kosti sa odstráni zo spodnej časti akromiónu. Akromioplastika sa môže uskutočňovať artroskopicky. Akromioplastika sa môže použiť ako na léziu rotátorovej manžety, tak na intaktnú rotačnú manžetu. Podrobnejšie vysvetlenie tohto postupu nájdete nižšie. - Nápravná operácia, ktorá môže byť potrebná po zlomenej kosti na hlave humeru, ktorá sa zahojila.
- Chirurgické odstránenie kalcifikovaných ložísk na rotátorovej manžete (tendinitis calcarea). Zahustená a zapálená bursa, ktorá je na rotačnej manžete, sa čiastočne alebo úplne odstráni. Toto sa zvyčajne robí v spojení s akromioplastikou (pozri vyššie).
Schôdza s odborníkom na plece

Radi Vám poradíme!
Kto som?
Moje meno je Carmen Heinz. Som špecialista v odbore ortopédia a úrazová chirurgia v tíme špecialistov Dr..
Ramenný kĺb je jedným z najzložitejších kĺbov v ľudskom tele.
Liečba ramena (rotátorová manžeta, nárazový syndróm, kalcifikované rameno (tendinóza calcarea, bicepsová šľacha atď.) Si preto vyžaduje veľa skúseností.
Konzervatívnym spôsobom liečim širokú škálu ochorení ramena.
Cieľom akejkoľvek terapie je liečba s úplným uzdravením bez chirurgického zákroku.
Ktorá terapia v dlhodobom horizonte dosahuje najlepšie výsledky, je možné určiť až po prečítaní všetkých informácií (Vyšetrenie, röntgen, ultrazvuk, MRI atď.).
Nájdete ma v:
- - váš ortopedický chirurg
14
nad Mohanom
Priamo k online dojednaniu
Bohužiaľ, v súčasnosti je možné dohodnúť sa iba na súkromných zdravotných poisťovniach. Dúfam, že pochopíte!
Viac informácií o mne nájdete v Carmen Heinz.
Subakromiálna dekompresia
Subakromiálna dekompresia je špecificky diskutovaná nižšie.
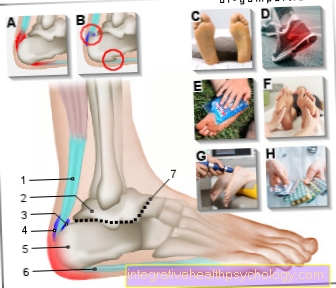
Strecha ramena sa skladá z dvoch častí, zadnej časti kosti, nazývanej akromion a časti predného väzu, coracoakromiálneho väzu. Šľachy a mäkké tkanivo rotátorovej manžety sú umiestnené v subakromiálnom priestore, ktorý tvorí tunelový priestor v ramennom kĺbe. Tento „tunel“ je s jedným subakromiálny úzky profil príliš úzky a treba ho rozšíriť.
Vzdialenosť medzi humerálnou hlavou a spodným povrchom akromiónu sa z lekárskeho hľadiska nazýva akromio-humerálna vzdialenosť. Za normálnych okolností musí byť zaručená minimálna vzdialenosť 10 mm. Tento priestor sa dá zväčšiť odstránením nadol smerovaného „kostného nosa“ na akromióne.
Zatiaľ čo v minulosti bola predná časť ramennej strechy obvykle odstránená, teraz sa zvyčajne vykonáva bez. Ak takzvaná „opora“, predná časť väzu, úplne chýba, hlava humeru sa môže kĺzať nahor.
Chirurgický zákrok sa môže vykonávať pomocou artroskopickej (artroskopickej subakromiálnej dekompresie, tiež známej ako ASD) a otvorenej technológie (OSD = otvorená subakromiálna dekompresia).
Artroskopická subakromiálna dekompresia - ASD - sa uskutočňuje ako súčasť zrkadlového ramenného kĺbu, ktorý sa vykonáva súčasne. Spravidla potrebujete iba 2 až 3 malé kožné rezy dlhé asi 1 cm, do ktorých sa vkladajú špeciálne nástroje. Chirurg môže do kĺbu vložiť kameru, pomocou ktorej môže priamo identifikovať a odstrániť kostné štruktúry, ktoré vedú k zúženiu. Pomocou holiaceho strojčeka, špeciálnej rotačnej súpravy nástrojov, sa časť spodného povrchu akromiónu odfrézuje.
V prípade výraznejších klinických obrázkov je obvykle výhodná otvorená terapia. Tu je možné odstrániť väčšie ostrohy kostí a súčasne môžu byť odstránené akékoľvek adhézie. V prípade potreby môže chirurg tiež odstrániť časti kĺbu (časti kostí, šľachy alebo časti burzy) a / alebo hladké povrchy kĺbov. Otvorená subakromiálna dekompresia - OSD - sa uskutočňuje kožným rezom približne 5 cm. Kvôli zvýšenému stresu pacienta je tento postup spojený s dlhším pobytom v nemocnici.
Ak je možné rozlíšiť medzi dvoma typmi chirurgických zákrokov, ASD je zvyčajne výhodnejšia ako OSD. Hlavnou výhodou ASD je, že je menej invazívny. Pri tomto variante sa postup zvyčajne môže uskutočňovať ambulantne, t.j. pacient môže opustiť nemocnicu v deň operácie.
Po každom type operácie je predpísaná rozsiahla fyzioterapia, pričom je dôležité nájsť dobrú rovnováhu medzi prílišným namáhaním kĺbu príliš dlho a príliš dlho imobilizáciou kĺbu, čo môže mať dlhodobý negatívny vplyv na proces hojenia. Čím je operácia väčšia, tým pomalšie by sa mala zahájiť mobilizácia kĺbu a čím dlhšie to zvyčajne trvá, kým postihnuté rameno môže znovu získať úplne normálnu pohyblivosť a zbaviť sa bolesti.
Podrobnejšie informácie nájdete v kapitole: Subakromiálna dekompresia
X-ray impingement syndróm pred operáciou
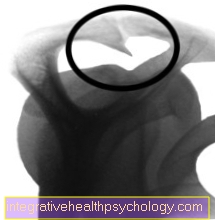
Ostruha pred operáciou
Obrázok špeciálneho röntgenového obrazu (výtok), na ktorom je pod strechou ramena viditeľná zúžená ostroha.
RTG snímka ramena po odstránení ostrohy
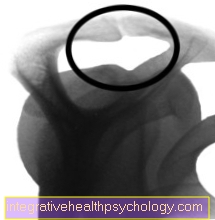
Po operácii
Rovnaký rôntgen po artroskopickej operácii po odstránení ostrohy bol odstránený.
Potrebujem celkovú anestéziu?
Ak je potrebný chirurgický zákrok, zvyčajne sa to vykonáva pomocou všeobecnej anestézie. Medzitým je pacient v polohe na sedenie („poloha plážového kresla“) a nie je o operácii informovaný.
Vedomie a bolesť sú touto anestetickou metódou úplne vypnuté a pacient sa počas postupu nemôže zaoberať. V zriedkavých prípadoch sa môže použiť lokálna alebo regionálna anestézia (skalénový blok alebo anestézia plexus). Tu sa do zväzkov nervových vlákien v oblasti krku a podpazušia vstrekne anestetikum. Pacient je pri vedomí a môže byť oslovený kedykoľvek. Táto forma anestézie sa zvyčajne používa v kombinácii s celkovou anestéziou alebo na dočasné odstránenie bolesti.
Všeobecné informácie o celkovej anestézii nájdete tu: Celková anestézia - procedúra, riziká a vedľajšie účinky
Trvanie operácie
Operácia zvyčajne trvá 30-45 minút.
V prípade otvorených zásahov a komplexnej prípravy ramenného kĺbu, napríklad v prípade výrazných adhézií v kĺbe, sa môže prevádzková doba predĺžiť až na niekoľko hodín. Procedúra sa vykonáva v celkovej anestézii. Na liečbu ako celok by sa mal naplánovať najmenej jeden deň, pretože po anestézii zvyčajne nasleduje pozorovacie obdobie. V prípade hospitalizácie by ste mali čakať 2-4 dni.
Aká bolestivá je takáto operácia?
Ak sa operácia vykonáva v celkovej anestézii, nepociťuje pacient v tomto čase žiadnu bolesť a je v bezvedomí.
Prvýkrát po zákroku lieky na úľavu od bolesti umožňujú ramenu pohybovať sa takmer bezbolestne. Včasný pohyb je veľmi dôležitý, aby sa zabránilo zlepeniu alebo obnoveniu adhézií náročných na miesto. Po niekoľkých dňoch by mala bolesť ustupovať do tej miery, že je možné upustiť od liekov proti bolesti.
Možno vás bude zaujímať aj táto téma: Cvičenie proti skráteniu svalov pri impingementovom syndróme
hospitalizácia
Operácia pri impingementovom syndróme sa môže vykonávať v lôžkovej alebo ambulantnej ambulancii.
Ambulantná operácia sa plánuje iba s pobytom v nemocnici v deň operácie, nemocnicu je možné v ten istý deň opustiť. Ak sa vyskytnú komplikácie, môže sa odporučiť pobyt mimo dňa. Ambulantná liečba by sa mala zvážiť iba vtedy, ak je niekto k dispozícii na podporu každodenných aktivít po prepustení a existuje určitá mobilita, aby prišla do nemocnice na následné vyšetrenie alebo na neskoršie komplikácie.
S touto liečbou sa zvyčajne plánuje hospitalizácia na 2 noci.
Prečítajte si tiež našu tému: Náklonnosť šliach pri syndróme nárazu
Riziká operácie
Operácia vo všeobecnosti vždy predstavuje určité riziká.
Všeobecnú anestéziu neprežívajú všetci ľudia rovnako dobre a počas toho určite môžu nastať komplikácie. Nie sú však špecifické, ale vzťahujú sa na každý chirurgický zákrok a pred začiatkom operácie sa o nich diskutuje s lekárom.
Po operácii môžu byť chirurgické rany infikované. Pretože pri operácii na impingový syndróm sa počas operácie robia iba malé rezy, riziko vzniku infekcie je klasifikované ako nízke.
Riziko, ktoré nemožno zanedbať, je, že napriek operácii bude poškodenie šľachy pretrvávať a dôjde k tvorbe trhlín. Podobne sa aj napriek operácii môže objaviť nový nárazový syndróm, okrem iného v dôsledku zosilnenej burzy alebo iných zápalových zosilnených štruktúr v oblasti ramien.
Po operáciách by sa malo pri imobilizácii pacienta vziať do úvahy zvýšené riziko trombózy, ale ak sa pacient imobilizuje dlhšiu dobu, môže sa tomu zabrániť pomocou liekov.
Prečítajte si viac o téme na:
- Profylaxia pooperačnej trombózy
- Pooperačné komplikácie
Výhody a nevýhody operácie
Pred zvážením chirurgickej liečby by sa mal syndróm nárazu na plece spočiatku liečiť liekmi proti bolesti, relaxáciou svalov, imobilizáciou a protizápalovými opatreniami.
Ak príznaky pretrvávajú aj pri tejto liečbe alebo ak zobrazovacie testy diagnostikujú vyčnievajúcu kosť alebo roztrhnutú šľachu, chirurgický zákrok je liečebnou možnosťou, ako rozšíriť priestor kĺbov na zmiernenie príznakov alebo rekonštrukciu šľachy.
Jednou z výhod rozšírenia je, že príznaky sa neobnovujú okamžite po obnovení expozície (obnovený syndróm nárazu však nemožno vylúčiť), pretože v spoločnom priestore je dostatok miesta a odstránili sa obmedzujúce štruktúry. Toto nie je prípad zmiernenia bolesti / protizápalovej terapie po zlepšení. To môže rýchlo viesť k opakujúcej sa bolesti.
Napriek tomu operačné opatrenie vždy predstavuje určité riziko a liečba je oveľa zložitejšia ako užívanie liekov. Chirurgická liečba sa odporúča, ak iné prístupy nezabezpečujú trvalú slobodu od príznakov a napriek konzervatívnej liečbe sa vyskytujú opakujúce sa príznaky.
Možno vás bude zaujímať aj táto téma: Fyzikálna terapia pri náraze
domáce ošetrovanie
Po operácii by sa rameno malo spočiatku držať nehybne. Na tento účel je zvyčajne vhodný slučkový obväz, pri ktorom je predlaktie podopreté a rameno je tak znehybnené. Toto by sa nemalo používať dlhšie ako 3 dni a ľahký pohyb v ramennom kĺbe sa zvyčajne odporúča už deň po operácii.
V prípade ústavnej liečby sa pohybové cvičenia uskutočňujú pomocou fyzioterapeutov, čo umožňuje mobilizáciu kĺbu v ranom štádiu. To má zabrániť adhézii a tiež znižuje riziko trombózy. Počas nasledujúcich 2 až 3 týždňov by sa malo zamerať na pravidelnú fyzioterapeutickú liečbu, ktorú môžu sprevádzať lieky na zmiernenie bolesti a protizápalové lieky (NSAID). Nasledujú rehabilitačné opatrenia, ktoré slúžia na posilnenie svalov ramien a tým zaisťujú správne vedenie kĺbov.
Fyzioterapeutická následná liečba zahŕňa na jednej strane tzv. Pasívne pohyby, ktoré vykonáva fyzioterapeut vo vedení, a na druhej strane po určitom čase vedenia aktívne pohyby, ktoré pacient vykonáva pod fyzioterapeutickým vedením.
Okrem toho existuje možnosť dodatočnej úpravy pomocou vodiacej koľajnice motora (= CMP). Zatiaľ čo pacient sedí na stoličke, rameno sa umiestni na elektricky poháňanú pohyblivú koľajnicu a začne sa pohyb bez ramena bez bolesti. Liečba s CMP je spravidla príjemná. Pohyblivú koľajnicu je možné nastaviť plynulo a podľa individuálnej stupnice.
Ochladzovacie opatrenia (opatrenia na kryoterapiu) sa prijímajú okamžite po operácii na zníženie bolesti a predovšetkým na zníženie opuchu mäkkého tkaniva. Okrem toho je možné podľa potreby individuálne zmierňovať bolesti a dekongestanty.
Ako dlho trvá celé liečenie?
Po operácii je potrebná rozsiahla fyzioterapeutická následná liečba a prípadne rehabilitácia.
Ak je proces hojenia dobrý, pacient môže už po niekoľkých dňoch (napríklad zdvihnúť pohárik) vykonávať ľahké každodenné činnosti. Môže trvať niekoľko týždňov až niekoľko mesiacov, kým sa úplne obnoví pohyblivosť ramenného kĺbu. Na jednej strane hrá dôležitú úlohu profesionálna a súkromná situácia pacienta, na druhej strane záleží aj na tom, do akej miery bolo rameno pred operáciou poškodené.
Ak sa chcete vrátiť k športu, mali by ste sa usilovať o svedomitú rehabilitáciu, pretože zranenie alebo choroba sú často sprevádzané stratou sily a koordináciou zúčastnených svalov. Osobitná pozornosť sa vyžaduje pri vedení vozidla, pretože musí existovať dobrá mobilita ramena bez bolesti. Ošetrujúci lekár sa spolu s pacientom rozhodne, kedy bude môcť znova vykonávať ktoré činnosti.


.jpg)